- ¿Qué es la dismenorrea o dolor menstrual?
- Mejores productos para alivio del dolor menstrual
- ¿Cuáles son los tipos de dismenorrea que existen?
- ¿Cómo saber si tenemos dismenorrea?
- ¿Qué provoca los dolores por cólicos menstruales y cuáles son las causas qué lo originan?
- ¿Cuáles son los síntomas que aparecen con los dolores menstruales fuertes?
- ¿Cómo podemos aliviar los períodos menstruales dolorosos mediante terapias complementarias y sin medicamentos?
- ¿Por qué debemos evitar tomar pastillas y automedicarnos para aliviar el dolor menstrual?
- ¿Cuándo es necesario acudir al médico si sufrimos dolor menstrual insoportable?
¿Necesitas alivio del dolor menstrual? Tener cólicos y dolores con la regla es habitual y puede llegar a resultar incapacitante o, como poco, muy molesto. Te descubrimos en qué consiste exactamente y cómo lo puedes identificar para, por supuesto, terminar ayudándote a tratar los dolores de la menstruación de la manera más natural y eficaz posible, haciéndote conocedora de todo lo que debes saber al respecto tanto de la patología en sí, como de las distintas formas de tratarla.
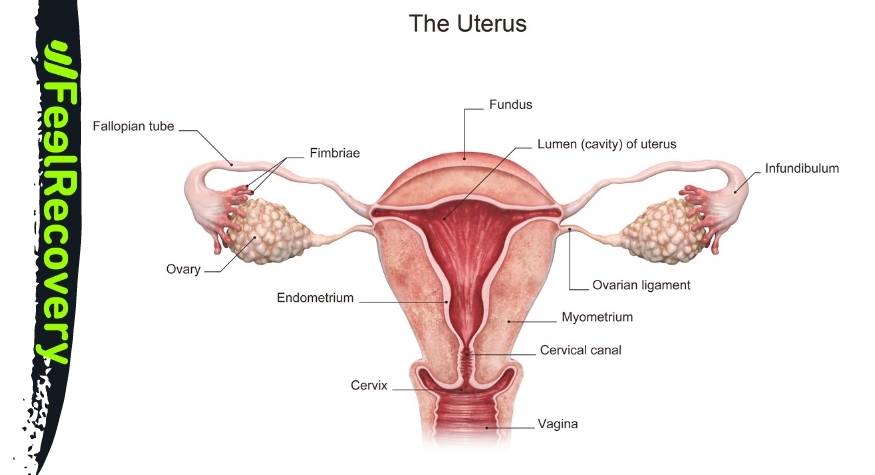
El cuerpo humano es muy complejo, y más aún el de la mujer. Todos los meses se padece un cuadro biológico denominado menstruación en el que tiene lugar la expulsión del endometrio que se ha formado sobre el útero, siempre que el óvulo no se haya fecundado. Este se presenta como un sangrado a través de la vagina, que a veces incluye coágulos endometriales, pero también suele venir con otros síntomas, incluido ese dolor que hoy queremos tratar en este post.
¿Qué es la dismenorrea o dolor menstrual?
La dismenorrea es un cuadro de dolor que ocurre durante los días de menstruación, es decir, cuando la mujer pierde el endometrio y sangra a través de la vagina. También se incluirían aquellos dolores premenstruales.
En particular, la dismenorrea hace alusión al dolor del bajo vientre, incluyendo pelvis y abdomen. Sin embargo, siendo mujer, seguro que ya sabes que este no es el único síntoma. El concepto refiere a este pero, por supuesto, podemos padecer otros síntomas como dolor de espalda, de muslos, de cabeza, etc.
El dolor puede ser constante o bien presentarse como espasmos, pinchazos o incluso contracciones, variando en duración e intensidad según su causa, umbral del dolor, toma de fármacos y otros aspectos que iremos viendo a lo largo de este post.
Mejores productos para alivio del dolor menstrual
Más vendidos
-
Bolsa Térmica para Microondas con Forma de Botella de Agua Caliente (Corazones)
19,95€ -
Bolsa Térmica para Microondas con Forma de Botella de Agua Caliente (Oxford)
19,95€ -
Bolsa Térmica para Microondas con Forma de Botella de Agua Caliente (Sport)
19,95€ -
Cojín de Acupresión (Negro/Gris)
24,95€ -
Cojín de Acupresión (Rosa/Burdeos)
24,95€ -
Cojín de Acupresión (Verde/Azul Marino)
24,95€ -
Esterilla de Acupresión con Cojín (Negro/Gris)
49,95€ -
Esterilla de Acupresión con Cojín (Rosa/Burdeos)
49,95€ -
Esterilla de Acupresión con Cojín (Verde/Azul Marino)
49,95€ -
Saco Térmico para Microondas para Dolor Lumbar y Espalda (Extra Grande) (Corazones)
29,95€ -
Saco Térmico para Microondas para Dolor Lumbar y Espalda (Extra Grande) (Oxford)
29,95€ -
Saco Térmico para Microondas para Dolor Lumbar y Espalda (Extra Grande) (Sport)
29,95€ -
Saco Térmico Semillas para Microondas para Aliviar el Dolor (Corazones)
19,95€ -
Saco Térmico Semillas para Microondas para Aliviar el Dolor (Oxford)
19,95€ -
Saco Térmico Semillas para Microondas para Aliviar el Dolor (Sport)
19,95€
¿Cuáles son los tipos de dismenorrea que existen?
La dismenorrea o menstruación dolorosa se clasifica en dos tipos principalmente:
Dismenorrea primaria
Se trata del dolor menstrual convencional que se da por razones biológicas naturales. La mujer menstrua y, con ello, se da un cuadro sintomático que incluye, en la mayoría de ocasiones, entre otros síntomas, el dolor antes comentado. Este síntoma es habitual, propio de los primeros días del ciclo y más o menos soportable. Incluye dolor con o sin espasmos por la contracción del útero, que se mueve para lograr deshacerse del endometrio.
Ocurre durante la adolescencia (a partir de los seis meses del primer período menstrual o menarca) y también en la juventud, pudiendo mantenerse ya en la madurez. Si esto ocurre, saber que los síntomas son cada vez más leves, especialmente después de estar embarazada.
Dismenorrea secundaria
Es el dolor, en ocasiones diferido y en otras directo, ocasionado por anomalías pelvianas, cronificación de patologías y edad avanzada básicamente. En general, las anormalidades que afecten a cualquier víscera pélvica van a causar dolor. Este dolor es más fuerte, variable según la causa y los factores agravantes son la propia edad, si existe cronificación del dolor, etc.
No es habitual en edades tempranas, a no ser que se padezcan estas patologías. Suele aparecer en la adultez y, aunque en principio el dolor y los demás síntomas que van de la mano son bastante intensos, con el paso de los años los síntomas se hacen crónicos. Cuando la causa no se cura, los síntomas se multiplican tanto en extensión como en gravedad (una infección, por ejemplo).
También aparecen más síntomas como consecuencia de las enfermedades que producen la dismenorrea secundaria. Los iremos viendo, todos, a continuación.
¿Cómo saber si tenemos dismenorrea?
Sabiendo la clasificación de la dismenorrea y con lo que leerás a continuación, no te será difícil identificar el dolor menstrual, diferenciándolo de otro y, a su vez, conocer si es primario o secundario, lo cual es realmente importante.
Resumiendo, los síntomas propios de esta dolencia, son principalmente que el dolor ocurre en la zona del bajo vientre, abdomen y pelvis que se puede extender, o no, a la zona alta de los muslos y a la baja espalda. Además, es muy común que aparezcan espasmos o punzadas. El dolor menstrual se va a dar durante los días de sangrado o previos a este. Por tanto, si lo estás padeciendo en ese período de tiempo y después remite, ya está identificado.
Si te duelen los ovarios, el útero, la pelvis o, en general, la zona de alojamiento del aparato reproductor en momentos en los que no estés manchando (o justo antes de aparecerte la menstruación) acude a tu médico porque es muy probable que no se trate de dolor menstrual.
En la dismenorrea no se presenta dolor de estómago, esto es importante identificarlo. No hay que confundir las náuseas, que sí se pueden dar mientras tenemos la regla, con el dolor estomacal. Este síntoma no está relacionado con el aparato reproductor y, por tanto, no tiene nada que ver.
Además del dolor, si ves que van coincidiendo otros síntomas de los que veremos después, sería extraño que no tuvieses dismenorrea. Eso sí, tienes que identificar de qué tipo es, si dismenorrea primaria o secundaria. Esto es esencial para que, en caso de ser secundaria, busques sus causas para tratarlas como corresponda según un profesional ginecológico.
En caso de duda o sospechando que padeces de dismenorrea secundaria, acude a tu médico para tener un diagnóstico de la causa para comenzar a tratarla cuanto antes. Así te aseguras no sufrir otros síntomas y, al tiempo, te encargarás de reducir o eliminar otros dolores relacionados.
¿Qué provoca los dolores por cólicos menstruales y cuáles son las causas qué lo originan?
Las causas por las que se da este padecimiento son:
- Menstruación: La menstruación en sí misma y lo que ella supone para nuestro cuerpo es la causante de muchos síntomas, sobre todo en los años de juventud. Esto significa que los padecemos sin que exista una causa ginecológica, no hay ninguna patología detrás, sólo los cambios que la menstruación comporta (náuseas, dolor de cabeza, retención de líquidos, dolores y calambres). Básicamente se dan dos puntos: las contracciones del útero para desprender el endometrio y el cambio hormonal. Estos son los responsables de prácticamente todos los síntomas del dolor menstrual.
- Prostaglandina y ácido araquidónico: La dismenorrea primaria se da básicamente porque existe un desequilibrio de sustancias químicas en nuestro organismo. Se produce un exceso de prostaglandinas y de ácido araquidónico. Estos, se encargan del control de las contracciones uterinas, las cuales se ven potenciadas.
- Contracciones del útero: Como acabamos de ver, estas se dan al producirse los químicos necesarios para expulsar el endometrio una vez cada vez (cuando menstruamos). Las contracciones, que ya causan dolor por sí mismas en la zona, pueden pinzar tejidos y afectar al sistema circulatorio, desviando el suministro de nutrientes y causando dolor en músculos cercanos, como en la zona pélvica o de la baja espalda.
- Endometriosis: Se trata del crecimiento anormal del tejido del endometrio, que continua creciendo en el exterior del útero, en la pelvis o en la cavidad del abdomen. Esto supone que su presión produzca dolor en la zona.
- Enfermedad inflamatoria pélvica: Se presenta antes de finalizar el período pero no está relacionado con este. De hecho, esta infección se va extendiendo y agravando, dándose cada vez más diversidad de síntomas, los cuales se vuelven más intensos y frecuentes.
- Infecciones en la cavidad uterina: Muchas de las infecciones que tengamos en esta cavidad van a suponer el empeoramiento y, de hecho, también la aparición de algunos síntomas dados durante la menstruación. De hecho, el la dismenorrea es el ejemplo más claro de ello, modificándose, incluso, el tipo de dolor, que pasa a ser agudo, punzante, lacerante, discriminándose muy bien del dolor menstrual convencional.
- Adenomiosis uterina: Es el agrandamiento del útero a causa de la presencia de glándulas endometriales así como de estroma en el tejido muscular de este. Esto supone, primero, que el endometrio sea, en ocasiones, más grande, produciéndose más sangrado, y que el útero, más grande, al contraerse presione el resto de elementos.
- Elementos extraños: La presencia de cuerpos extraños puede interferir con la actividad del útero, que durante esos días del mes se mueve. Evidentemente un endometrio fuera de lugar también se golpea con estos elementos, que pueden ser biológicos como fibromas y miomas uterinos, pólipos y quistes o extraños con un DIU de cobre.
- Fatiga, enfermedad o sistema inmunodeficiente: Cualquiera de estas circunstancias harán que los síntomas menstruales se agraven, siendo más fuertes los dolores, más numerosos los calambres, más fáciles de producir los mareos, etc.
¿Cuáles son los síntomas que aparecen con los dolores menstruales fuertes?
Aunque menstruar es algo natural, básico y común, la dismenorrea se acompaña de otros muchos síntomas que veremos a continuación:
- Dolor pélvico con contracciones: Las contracciones más fuertes hacen que el dolor aumente. Estas se dan con mayor intensidad simplemente por generar más prostaglandina. Derivado de ello tenemos una menor llegada de sangre al útero, lo que también produce dolor. Este puede volverse crónico, lo cual está motivado por alguna patología como la endometriosis.
- Calambres en el vientre bajo: No se suelen dar calambres con la dismenorrea primaria pero si en la secundaria, pues vienen dados por otras enfermedades de las que ya hemos hablado. Se pueden cronificar, dando como resultado un dolor sordo continuado. Los calambres que se dan por dismenorrea primaria se suelen ir suavizando con menstruaciones consecutivas y tras el embarazo.
- Calambres pelvianos o abdominales: Los llegados a aparecer en el abdomen no aparecen por menstruar normalmente, aunque sí ocurran durante estos días. Lo habitual es que vengan dados por endometriosis y otros problemas. Aun así, siguen siendo motivo de dolor menstrual evidente por su propia definición.
- Punzadas en los ovarios: El aparato reproductor está hinchado y presionado, puntos que causan punzadas en órganos y orgánulos débiles o sensibles, como es el evidente caso de los ovarios. Desaparecerán conforme te vayas desinflamando.
- Dolor en la parte baja de la espalda y en los muslos: Este es un dolor referido. Viene dado por las contracciones que se producen en el útero pero no por estas en sí mismas sino porque pueden llegar a impedir el suministro de oxígeno a los músculos de las zonas.
- Mamas hinchadas, sensibles y doloridas: Tocarte los pechos puede resultar desagradable e incluso doloroso. Visualmente se ven más grandes y también los notarás más llenos. El dolor lo produce la progesterona; la hinchazón también, junto a la prolactina. Ambos pueden hacer que el tejido se inflame. También la retención de líquidos hace que aumente el volumen de los senos.
- Náuseas: Se dan por la presencia de prostaglandina en la sangre. También ocurren por una variación de las hormonas, por pequeña que sea (más allá de esta que acabamos de nombrar). En el estómago se producen más jugos gástricos que tienen ácido clorhídrico, elemento intenso que nuestro organismo intenta expulsar de manera natural subiéndolo por el esófago, mediante la arcada y el vómito.
- Mareos: Son habituales por la propia pérdida de sangre, que nos deja debilitados porque se lleva consigo elementos esenciales para el normal funcionamiento de nuestro organismo (especialmente el hierro).
- Fatiga: Si esta es importante es posible que se deba a una de las patologías propias de la dismenorrea secundaria. Hay problemas que, por su forma de ocurrencia o por otros motivos, hacen que nos sintamos cansados o que nos agotemos sin motivo aparente, mucho más rápido de lo habitual.
- Hinchazón abdominal: Esta se produce porque se retienen líquidos y lo habitual es que desaparezca durante el período. Es un síntoma habitual menstruando y, sobre todo, unos días antes, pero por supuesto, según se dé, puede producir dolor. Es un motivo hormonal, siendo la progesterona y el estrógeno los protagonistas.
- Aumento de peso: Se da como consecuencia de la retención de líquidos. No es un aumento real, pues conforme micciones desaparecerá. Además, puedes ganar unos gramos porque cambies tu alimentación, algo que solemos hacer debido a los cambios emocionales.
- Estreñimiento: La progesterona extra que se genera los días previos a la menstruación es causante de una movilidad intestinal más baja. Son los intestinos los que favorecen la expulsión de heces y su baja motilidad retrasa dicha expulsión.
- Dolor de cabeza: Como en el caso de las náuseas, es la hormona prostaglandina en la sangre la que lo produce. Lo mismo ocurre por el rápido descenso del estrógeno. Esto significa que no tiene cura, no se puede eliminar el dolor de cabeza por la regla, sólo aliviar los síntomas. Si llegas a sufrir cefaleas menstruales, las diferenciarás porque incluyen aura, puntos ciegos o destellos e incluso tener el rostro entumecido con hormigueos.
- Antojos de alimentos: De nuevo, son las hormonas las causantes de los antojos. Su fluctuación hace que los neurotransmisores modifiquen los mensajes que llegan al cerebro. Lo que más se demanda es dulce, grasa y carbohidrato (la serotonina de estos hace que nos sintamos mejor, más felices).
- Cambios en el estado de ánimo e irritabilidad: Y, una vez más, hormonas. Nos sentimos tristes, todo los afecta más, nos irritamos y podemos de mal humor con facilidad. Es la progesterona la encargada de ello al afectar en la concentración de ácido gama butírico, aumentando la irritabilidad y el nerviosismo. También una menor disminución de secreción de noradrenalina, que es la que mantiene el buen estado anímico.
¿Cómo podemos aliviar los períodos menstruales dolorosos mediante terapias complementarias y sin medicamentos?
Es importante que sepas que existen muchas maneras de reducir e incluso eliminar el dolor menstrual sin tener que recurrir a las pastillas ni otros medicamentos. Las terapias alternativas y complementarias, que así se llama a aquellas terapias no invasivas, tienen cuantiosos beneficios para nuestro organismo, y uno de ellos es el tratamiento exitoso del dolor de diversos tipos.
Veamos cuáles son las mejores terapias alternativas para tratar la dismenorrea:
Termoterapia
Ponerse calor en las zonas con dolor no agudo es una manera sencilla y sin efectos negativos que tenemos para que este síntoma se reduzca. La presión se reduce, los capilares se dilatan y se da un efecto sedante.
No tienes más que hacerte con un producto como un saco térmico para microondas etc. y colocarlo, una vez caliente, sobre la zona que te duele. También es muy útil darse una ducha (o mejor un baño) de agua caliente o ir a una sauna, los efectos son los mismos.
Además de calmar el dolor, se reducen los calambres e incluso mejora tu estado de ánimo, pues te notarás en calma, serena y sosegada, con la mente tranquila y bien enfocada. Esto también ayuda a saber quitar el foco de los dolores que padecemos y relajarnos más. Recuerda que la temperatura nunca sea muy elevada y que abusar de este método puede llegar a producir somnolencia y mareo (propios del cuadro menstrual).
Terapia de masaje
Puedes realizar un automasaje muy sencillo para calmar los dolores menstruales. No hablamos de ninguna maniobra descontracturante ni similar, sino que nos referimos a un trabajo delicado y relajante que incluye los siguientes pasos:
- Estar acostada o recostada en una silla.
- Usa aceite vegetal para que actúe como lubricante. Procura usar un aceite de jengibre, canela, manzanilla, sauce blanco, anís, valeriana o salvia o, directamente, hazte uno personalizado tú misma. Incluyendo estos ingredientes, además será un potenciador a la hora de reducir tanto la tensión de los tejidos como del propio dolor.
- Su aplicación debe ser suave y en la zona pélvica.
- Comienza aplicando movimientos circulares justo bordeando el ombligo y manteniendo el sentido de las agujas del reloj, así se activará la circulación sanguínea.
- Conforme te vayas acostumbrando a esta manipulación ve ejerciendo más presión, nunca llegues a sentir dolor por el propio masaje.
- Utiliza ambas manos.
- Mantén este movimiento dos minutos.
- El otro movimiento de masaje para la regla es el de caricias de arriba a abajo, desde la zona superior del ombligo hasta el pubis.
- Aplica calor en la zona durante 15 minutos justo antes de realizar el automasaje.
Terapia de acupresión
La acupresión consiste en la manipulación de unos puntos muy particulares de nuestro cuerpo para tratar de sanar otras patologías que se presentan en cualquier zona, y sea interna o externa. Para aliviar el dolor menstrual con acupresión tenemos tres opciones o puntos que trabajar.
Anímate a probar tú misma con las siguientes indicaciones:
- Punto Hegu: Entre los dedos 1 y 2, a la altura entre los metacarpianos 1 y 2, en el dorso de la mano. Haz una presión moderada y dibuja pequeños círculos. Sirve para tratar el dolor en general y el de cabeza en particular.
- Punto Sanyinjiao: Este punto lo tenemos unos 5 centímetros por encima del hueso prominente interior del tobillo, sobre la tibia. Es muy sensible por lo que su palpación resulta dolorosa en muchas ocasiones. Aún así, no dudes en ejercer una presión moderada. Reduce los trastornos pélvicos, incluyendo reducir la intensidad de los calambres y, con ello, del dolor.
- Punto Taichong: Se sitúa entre los metatarsos 1 y 2, entre los dedos 1 y 2 del pie. Es regulador general de la menstruación y reduce la ansiedad y el dolor.
¿Cómo aplicar de forma correcta la terapia de acupresión?
- Realiza los masajes durante un minuto en cada punto.
- Haz esto los cinco días inmediatamente anteriores a menstruar.
- Repite dos veces al día.
- Durante el período, en especial cuando los dolores sean más fuertes, trata de aumentar la frecuencia.
Trabajando los tres puntos con las pautas dadas, no sólo reduces la intensidad del dolor menstrual, además, consigues que este se dé durante menos días.
Otras terapias alternativas efectivas
Además de las anteriores terapias, hay otras maneras de tratar el dolor menstrual que, como verás, también son sencillas, efectivas y muy recomendables para la salud.
- Remedios naturales con uso de plantas: Toma hinojo, té de jengibre o limón en bebidas infusionadas calientes. Como hemos visto, crea tu loción para masaje con los vegetales que hemos indicado en el apartado anterior (jengibre, canela, manzanilla, sauce blanco, anís, valeriana o salvia). Usa esencias de estas plantas para infusionar o tomar baños relajantes.
- Acupuntura: Se realiza trabajando los mismos puntos que hemos detallado en el apartado de acupresión. Sin embargo, en esta ocasión no se usará la presión de los dedos sino que se clavarán en los puntos agujas muy delgadas específicas para esta terapia. Hay que acudir a un profesional porque se debe conocer la técnica para introducir las agujar a ciertos milímetros en la dermis y en los grados que corresponda en cada caso.
- Kinesioterapia: En este caso, el recurso estrella será el Kinesiotape (vendaje neuromuscular), una cinta de algodón elástica que emula fielmente las características de la epidermis, teniendo una cara adhesiva. Josya Sijmonsma lo aconseja y ofrece los datos relativos a su eficacia en el libro "Manual de Vendaje Neuromuscular". Colocamos este vendaje en cruz, del ombligo al pubis y entre las espinas iliacas, justo en la parte delantera. En la trasera sólo es necesario un pequeño vendaje horizontal. Su colocación es bastante compleja, de manera que debe ser un profesional en kinesioterapia quien se encargue de hacerlo de acuerdo a unos valores específicos.
- Osteopatía: La terapia manual u osteopatía te ayudará de una manera realmente sencilla. Se debe hacer una manipulación que evite la restricción de movilidad lumbar, una corrección del diafragma y del útero así como la inhibición simpática en las vertebras L1, L2 y L3 y la estimulación del sacro parasimpático. Con ello el dolor es menos intenso y aparece durante menos días.
- Electroestimulación cutánea: Se puede hacer uso de la electroestimulación nerviosa transcutánea. Esta es una corriente eléctrica que estimula las fibras nerviosas a través de estímulos cutáneos. Con ello se liberan endorfinas, que son analgésicas, y mejoramos el umbral del dolor, de manera que tiene que ser más intenso para que lo percibamos.
- Relajación: Hay diferentes posturas y estiramientos que se utilizan en las sesiones de relajación y que puedes hacer en tu propia casa fácilmente. Se trata de centrarse en el momento, realizar posturas armónicas y pausadamente, controlando la respiración e intentando relajarnos lo máximo posible.
¿Por qué debemos evitar tomar pastillas y automedicarnos para aliviar el dolor menstrual?
Primeramente la automedicación es uno de los principales problemas de salud de nuestra sociedad. Aunque es cierto que, generalmente, se prescriben medicamentos de amplio espectro para dolencias típicas, no todos funcionamos igual, ni nuestro cuerpo tiene la misma reacción a un fármaco que la que pueda tener cualquier otra persona. Esto significa que no debemos tomar decisiones propias a la hora de medicarnos.
Por otro lado, saber que cualquier pastilla para el dolor menstrual tiene efectos secundarios. Algunos son evidentes y otros no tanto. Esto significa que, aunque no lo notemos a corto plazo, todo lo que tomemos tendrá una repercusión negativa, en mayor o menor medida.
¿Cuándo es necesario acudir al médico si sufrimos dolor menstrual insoportable?
En general, durante los primeros años menstruando, padeciendo dismenorrea primaria, se tienen contracciones y calambres uterinos acompañados de un dolor en la zona, en la pelvis y llegando, en ocasiones, a la espalda. También el dolor de cabeza, la hinchazón y las ganas de vomitar pueden ser normales. Psicológicamente puede que también te sientas más irritable y vulnerable, poniéndote triste más fácilmente, padeciendo cansancio mental, etc.
Los siguientes casos no se consideran "normales" y debe ser atendido por un profesional médico:
- Si pasas los 25 o 30 años y te van apareciendo nuevos síntomas. Estos son propios de la dismenorrea secundaria, que ya hemos visto que aparece después y como consecuencia de alguna circunstancia, generalmente tratable y que, de hecho, puede agravarse así como crear o favorecer otros problemas.
- También si notas que los síntomas se van agravando mes a mes.
- Si los tratamientos recomendados por tu médico no mitigan los síntomas.
- En el caso de que tus primeros calambres fuertes se den después de los 25 años.
- Cuando tengas fiebre a consecuencia de ello.
- Si el dolor se mantiene o aparece cuando no estás menstruando.
- Si los síntomas premenstruales continúan durante la segunda fase del período.
Referencias
- Latthe, P. M., & Champaneria, R. (2011). Dysmenorrhoea. BMJ clinical evidence, 2011. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3275141/
- Armour, M., Parry, K., Manohar, N., Holmes, K., Ferfolja, T., Curry, C., ... & Smith, C. A. (2019). The prevalence and academic impact of dysmenorrhea in 21,573 young women: a systematic review and meta-analysis. Journal of women's health, 28(8), 1161-1171. https://www.liebertpub.com/doi/abs/10.1089/jwh.2018.7615
- Ju, H., Jones, M., & Mishra, G. (2014). The prevalence and risk factors of dysmenorrhea. Epidemiologic reviews, 36(1), 104-113. https://academic.oup.com/epirev/article/36/1/104/566554
- Grandi, G., Ferrari, S., Xholli, A., Cannoletta, M., Palma, F., Romani, C., ... & Cagnacci, A. (2012). Prevalence of menstrual pain in young women: what is dysmenorrhea?. Journal of pain research, 169-174. https://www.tandfonline.com/doi/full/10.2147/JPR.S30602
- Parker, M. A., Sneddon, A. E., & Arbon, P. (2010). The menstrual disorder of teenagers (MDOT) study: determining typical menstrual patterns and menstrual disturbance in a large population‐based study of Australian teenagers. BJOG: An International Journal of Obstetrics & Gynaecology, 117(2), 185-192. https://obgyn.onlinelibrary.wiley.com/doi/abs/10.1111/j.1471-0528.2009.02407.x
- Anastasakis, E., Kingman, C. E., Lee, C. A., Economides, D. L., & Kadir, R. A. (2008). Menstrual problems in university students: an electronic mail survey. in vivo, 22(5), 617-620. https://iv.iiarjournals.org/content/22/5/617.short
- Jo, J., & Lee, S. H. (2018). Heat therapy for primary dysmenorrhea: A systematic review and meta-analysis of its effects on pain relief and quality of life. Scientific reports, 8(1), 16252. https://www.nature.com/articles/s41598-018-34303-z
- Igwea, S. E., Tabansi-Ochuogu, C. S., & Abaraogu, U. O. (2016). TENS and heat therapy for pain relief and quality of life improvement in individuals with primary dysmenorrhea: a systematic review. Complementary therapies in clinical practice, 24, 86-91. https://www.sciencedirect.com/science/article/abs/pii/S1744388116300329
- Ozgoli, G., Goli, M., & Moattar, F. (2009). Comparison of effects of ginger, mefenamic acid, and ibuprofen on pain in women with primary dysmenorrhea. The journal of alternative and complementary medicine, 15(2), 129-132. https://www.liebertpub.com/doi/abs/10.1089/acm.2008.0311
- French, L. (2005). Dysmenorrhea. American family physician, 71(2), 285-291. https://www.aafp.org/pubs/afp/issues/2005/0115/p285.html