Les os, les muscles et les ligaments du pied constituent une partie importante de l'anatomie de ce corps articulaire. Pour cette raison, il convient de les développer afin de connaître en profondeur leur emplacement et leur fonctionnement. Cela vous aidera à savoir de manière préventive et à éviter les contusions du pied.
Si vous voulez savoir quelles sont les lésions les plus courantes qui se produisent dans cette partie du corps, vous devez poursuivre votre lecture. Nous vous expliquerons, en détail, la biomécanique du pied et les traitements qui peuvent être appliqués pour améliorer la douleur.
Parties et anatomie du pied
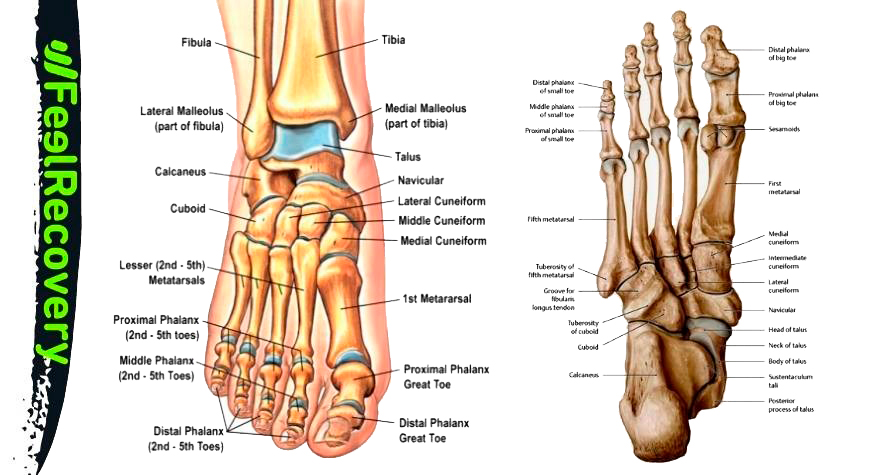
Os et articulations
L'anatomie osseuse du pied est constituée des os suivants, classés de proximal à distal
- Le calcanéum : Le calcanéum est l'un des os les plus solides du corps humain et forme le talon. Il est situé sous le scaphoïde et l'astragale, et est donc également relié aux cales et au cuboïde.
- Astragale : ce tissu osseux est à l'origine du pied et est relié au tibia et au péroné de la jambe. Il se trouve au-dessus du calcanéum, ce qui entraîne le mouvement de l'articulation.
- Scaphoïde ou naviculaire : Cet os se trouve sur le dessus du pied, au-dessus du cuboïde. Il s'articule également avec l'astragale et les trois coins.
- Cuboïde : C'est l'un des os responsables de l'équilibre et du soutien du pied. Il est relié au calcanéum, à l'astragale, sous le scaphoïde et au cunéiforme latéral.
- Coin latéral ou cunéiforme : Cet os permet l'articulation du troisième métatarsien et est relié au cunéiforme médial, au naviculaire et au cuboïde.
- Cale intermédiaire : Cet os se trouve au sommet du cou-de-pied et a pour fonction de relier le scaphoïde au deuxième métatarsien. Il est situé entre le cunéiforme interne et le cunéiforme latéral.
- Cunéiforme médial ou cunéiforme interne : Cet os est situé à l'arrière du pied et est responsable de l'articulation du pied. Il est relié au cunéiforme médial et au premier métatarsien.
- Métatarsiens : Ce groupe d'os se divise du premier au cinquième métatarsien, le premier métatarsien étant considéré comme l'os interne relié à la phalange proximale du gros orteil et au cunéiforme interne.
- Phalanges : Ces os sont divisés en trois sections, appelées distale, médiale et proximale. La phalange distale est attachée au métatarsien. Comme la main, le gros orteil n'a pas de phalange médiale.
Quant aux articulations qui permettent de donner les mouvements propres au pied humain, on peut citer les suivantes :
- L'articulation sous-talienne médiale antérieure : Articulation nécessaire à l'accommodation du pied, reliant l'astragale - à partir de la facette interne - à différents ligaments. Elle fait partie du groupe d'articulations astragalotarsiennes.
- Sous-talienne postéro-externe : Elle a la même fonction que l'articulation précédente, mais son origine se situe dans la partie supérieure de l'astragale.
- Chopart : Nommée d'après le découvreur et l'érudit de cette articulation. Elle relie le calcanéum et la facette postérieure du cuboïde. Le calcanéocuboïde est une articulation triangulaire qui permet des mouvements autonomes entre les deux os.
- Astragalo-scaphoïde : Le scaphoïde et l'astragale se rejoignent au niveau de cette articulation pour donner du mouvement à l'arrière du pied.
- Astragalocalcanéo-scaphoïde : Articulation qui effectue de petits mouvements entre le scaphoïde, le calcanéum et l'astragale. Elle fait partie du groupe des articulations astragalotarsiennes.
- Cunéonaviculaire : Les trois coins s'articulent avec la zone antérieure du scaphoïde par l'intermédiaire de ce corps articulaire.
- Cubo-cunéus : Il s'agit d'une autre articulation située entre les os antérieurs du tarse. Les quatrième et cinquième orteils s'articulent avec le coin interne et la partie postérieure du cuboïde.
- Intercuneiforme : Ces articulations appartiennent également à la zone antérieure du tarse et sont responsables du mouvement des trois cunéiformes ou coins.
- L'articulation de Lisfranc ou tarsométatarsienne : Les cinq métatarsiens peuvent s'articuler avec les ongles et le cuboïde par l'intermédiaire de cette articulation.
- Articulations métatarso-phalangiennes : L'articulation métatarsienne est l'articulation entre les métatarses et les phalanges, qui entraîne le mouvement des orteils. Elles sont également connues sous le nom d'articulations interphalangiennes.
- Supra-astragalienne : Elle peut être considérée comme faisant partie de la cheville ou du pied. Elle est responsable de l'exécution des mouvements sous la forme d'une poulie afin que cette zone du pied puisse effectuer des actions d'extension et de flexion. Il relie le tibia à l'astragale.
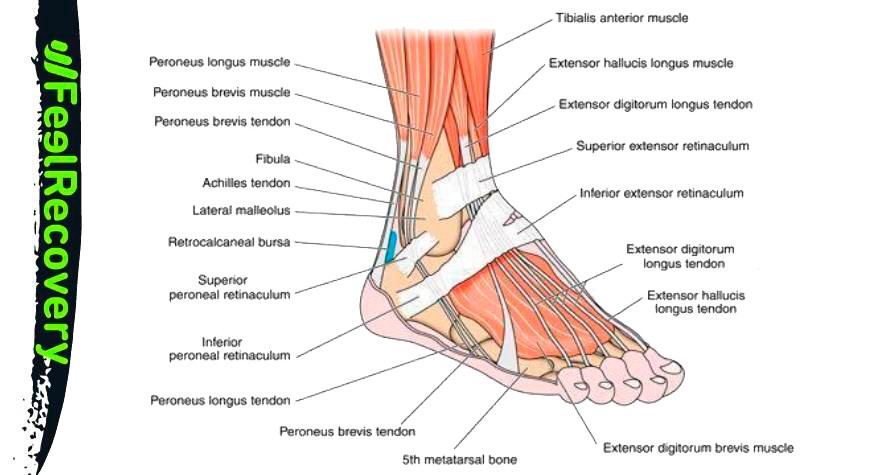
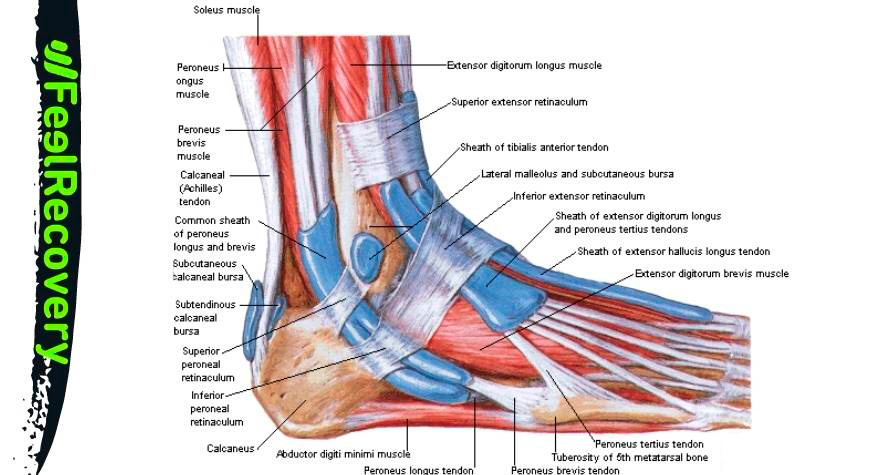
Les muscles
Les muscles du pied sont les suivants :
- Extensor hallucis brevis : Ce muscle permet à l'orteil de se contracter pour produire le mouvement d'extension. Il naît de l'os calcanéen et s'insère dans la phalange proximale du gros orteil.
- Extensor digitorum brevis : Comme le muscle précédent, ce tissu permet l'extension des autres orteils. Il se termine sur chacune des phalanges proximales des orteils et s'étend à partir du calcanéum.
- Flexor hallucis brevis : Situé dans le plan profond, ce muscle intrinsèque se développe sur la face interne du pied, du cuboïde à la phalange de l'hallux (ou gros orteil). Il permet le mouvement de flexion.
- Flexor digitorum brevis du cinquième orteil : Ce muscle s'étend du cinquième métatarsien à la première phalange du cinquième orteil. Il est visible sur le dessus et l'extérieur du pied.
- Opposant du cinquième orteil : C'est un muscle qui permet les mouvements de flexion et de rapprochement du petit orteil par rapport à une vue plantaire et médiale. Il se développe de l'aponévrose plantaire aux trois phalanges de l'orteil mentionné.
- Adducteur hallucinatoire : Sur le dessus du pied, on peut observer le développement de ce muscle en forme de V. Il part de la face plantaire de l'orteil et s'étend jusqu'aux trois phalanges mentionnées. Il part de la face plantaire de l'os cuboïde, du cunéiforme médial jusqu'à la zone du deuxième au quatrième métatarsien. D'autre part, son origine se situe également au niveau de chacune des articulations métatarso-phalangiennes du troisième au cinquième orteil. Il s'insère sur la première phalange du gros orteil. Sa mission est de provoquer l'adduction du gros orteil.
- Abducteur de l'hallucination : L'abduction et la flexion du gros orteil sont réalisées par l'action de ce muscle. Il est situé sur la partie superficielle du pied et s'étend du calcanéum à la première phalange du gros orteil.
- Abducteur du petit orteil : Comme le muscle précédent, il équilibre également la voûte longitudinale du pied. Il naît de l'aponévrose plantaire et s'insère sur la phalange proximale du cinquième orteil.
- Flexor digitorum brevis : Il naît du tubercule interne du calcanéum, dans l'aponévrose plantaire, et s'étend à la deuxième phalange du deuxième au cinquième orteil par l'intermédiaire d'un tendon. La flexion des phalanges susmentionnées est le travail principal de ce muscle.
- Lumbrical : Il s'agit d'un ensemble de quatre muscles qui permettent la flexion des métatarsophalangiennes du deuxième au cinquième orteil. Il naît des tendons issus du flexor digitorum longus, dans sa partie médiale, et s'insère sur les phalanges proximales.
- Flexor digitorum accessoire : Également appelé quadratus plantaire, c'est un muscle qui travaille en flexion du deuxième au cinquième orteil inclus. Il va du calcanéum au tendon de chaque orteil par l'intermédiaire du muscle fléchisseur.
Jusqu'à présent, nous avons développé les muscles intrinsèques du pied, mais ce ne sont pas les seuls, car cette articulation est liée à la jambe. Pour cette raison, il est utile de nommer les tissus suivants qui passent de la jambe au pied et peuvent faire partie des deux zones.
Il s'agit des tissus suivants
- le soléaire : Avec les muscles du mollet, il forme le triceps sural. La flexion plantaire s'effectue grâce à l'action de ce muscle qui prend naissance dans le péroné et le tibia.
- Gastrocnémien ou muscle du mollet : ses différentes portions permettent la flexion du pied. Il prend naissance dans le condyle du fémur et se développe jusqu'au calcanéum sous le nom de tendon d'Achille.
- Flexor hallucis longus : Il naît du péroné et s'attache à la phalange distale du gros orteil. Grâce à ce muscle, la flexion du gros orteil est possible.
- Flexor hallucis longus : Les autres orteils possèdent également un muscle qui permet la flexion. Son trajet se produit dans le tibia, dans sa facette postérieure, et se termine dans la dernière phalange de chacun des orteils.
- Le tibial postérieur : Ce muscle allongé naît du tibia et du péroné et s'insère sur le cunéiforme médial, l'os naviculaire et les métatarsiens. Son travail consiste en l'adduction et la flexion de la plante du pied.
- Tibialis anterior : De la face latérale du tibia au premier métatarsien et au cunéiforme médial, on peut observer le trajet de ce muscle. Grâce à son action, il permet l'inversion et la flexion.
- Extensor hallucis longus : La membrane interosseuse et la face médiale du péroné donnent naissance à ce muscle qui s'insère sur la phalange distale de l'hallux.
- Extensor digitorum longus : Ce muscle, qui naît du tibia et du péroné, permet d'étendre les 2e et 5e orteils. Il s'attache aux phalanges de chacun des doigts par l'intermédiaire de tendons.
- Peroneus longus lateralis : C'est un muscle qui permet l'éversion du pied. Il s'étend de la tête et de la tubérosité du péroné au premier métatarsien.
- Peroneus lateralis brevis : Comme le muscle précédent, il naît du péroné et se développe sur la face externe de la jambe jusqu'à son insertion sur le cinquième métatarsien. Son action permet différents mouvements biomécaniques, dont les plus importants sont l'éversion et la flexion plantaire.
- Troisième péroné : Ce muscle permet la flexion dorsale et l'éversion. Il est situé sur la face externe de la jambe, naît du péroné et s'insère sur le cinquième métatarsien. Il est également appelé péroné antérieur.
Les ligaments
Les ligaments qui composent l'anatomie du pied sont
- Les ligaments tibiotalaires antérieur et postérieur : Ces ligaments sont de forme triangulaire et servent à relier l'astragale à la malléole tibiale à partir de la tubérosité postérieure ou antérieure, d'où leur nom.
- Tibiocalcanéen : Il s'agit d'un ligament qui naît de la malléole du tibia, juste sur le tubercule antérieur. Il s'insère sur la face médiale de l'apophyse calcanéenne, ce qui permet les mouvements plantaires du pied.
- Tibionaviculaire : Il permet l'union du tibia, par sa malléole, avec l'os naviculaire dans sa partie dorsale.
- Tibio-scaphoïde : Au niveau du tubercule de la malléole du tibia, il commence sa course vers la surface médiale de l'os scaphoïde. Il permet la flexion plantaire.
- Astragalonaviculaire dorsal : Le naviculaire et l'astragale sont reliés dans la partie dorsale du pied par ce tissu. Il est également connu sous le nom de ligament talonaviculaire.
- Cunéonaviculaire dorsal et plantaire : Ligaments situés entre le tibialis posterior et la partie dorsale ou plantaire de l'os naviculaire.
- Intercuneiforme dorsal : Ces ligaments sont divisés en trois bandes qui relient les deuxième, troisième et quatrième parties du cunéiforme à l'os cuboïde.
- Tarsométatarsien dorsal : Groupe de ligaments situés dans la partie dorsale du pied qui relient le premier cunéiforme au premier métatarsien. Un autre relie les trois cunéiformes au premier métatarsien, un autre relie le troisième cunéiforme au métatarsien et un autre relie le cuboïde au troisième cunéiforme. Le dernier ligament relie le cuboïde au premier métatarsien.
- Calcanéoastotalien externe : Ce ligament relie le calcanéum et l'astragale depuis l'extérieur du pied. Ce groupe de ligaments est également connu sous le nom de ligament talo-calcanéen.
- Calcanéoastotalien interne : Les sillons des deux os voient le trajet de ce ligament nécessaire à la flexion du pied.
- Calcanéoastotalien postérieur : Les faces postérieures de l'astragale et du calcanéum donnent naissance et insèrent le ligament appartenant au corps articulaire.
- Interosseux calcanéoastotalien : relie le calcanéum à l'astragale, respectivement sur les faces supérieure et inférieure.
- Court plantaire : Il s'étend du cuboïde au calcanéum, ce qui permet d'effectuer des mouvements dans la zone plantaire inférieure du pied.
- Ligament plantaire long : Contrairement au ligament plantaire court, ce tissu se développe du peroneus lateralis longus au premier métatarsien, et son action dans la voûte plantaire est très importante.
- Le ligament calcanéo-naviculaire plantaire : Ce ligament est situé sur la partie inférieure du pied et relie le calcanéum sustentaculum à la zone postérieure du naviculaire.
- Calcanéocuboïdien : Ce ligament se trouve sur la face externe du pied et est destiné à relier le cuboïde au calcanéum, ce qui permet le mouvement de la cheville. Il peut être divisé en dorsal et plantaire, en fonction de l'emplacement de son insertion sur le cuboïde.
- Cunéocuboïde : Il peut être divisé en dorsal et plantaire. Il se développe à partir du troisième cunéiforme jusqu'au cuboïde, dans sa partie dorsale ou plantaire (d'où sa classification).
- Cuboïdo-naviculaire dorsal : Il s'agit d'un ligament situé obliquement entre le scaphoïde et le cuboïde.
- Talofibulaire antérieur et postérieur : Situés dans les deux zones de la cheville, ces ligaments relient l'astragale, le calcanéum et le péroné. Leur fonction est de soutenir l'articulation afin que le pied puisse effectuer des mouvements d'extension et de flexion.
- Calcanéofibulaire : Il a une fonction non isométrique lorsque le pied est en flexion plantaire ou dorsale. Il est situé sur la face externe du pied, entre l'astragale, le naviculaire et le cuboïde.
- Le tibio-fibulaire : Ce ligament peut être divisé en deux sections, antérieure et postérieure. Il prend naissance à l'extrémité latérale antérieure (ou postérieure) du tibia sur la tubérosité fibulaire. Il permet les mouvements axiaux de la cheville.
Meilleurs produits pour le soulagement de la douleur du pied et de la jambe
Meilleures ventes
-
2 Chevillères Sportive pour Entorse et Ligamentaires (Noir/Gris)
24,95€ -
2 Chevillères Sportive pour Entorse et Ligamentaires (Rose/Bordeaux)
24,95€ -
2 Chevillères Sportive pour Entorse et Ligamentaires (Vert/Marine)
24,95€ -
Bouillotte Sèche Micro Onde avec Graine de Lin (Cœurs)
24,95€ -
Bouillotte Sèche Micro Onde avec Graine de Lin (Oxford)
24,95€ -
Bouillotte Sèche Micro Onde avec Graine de Lin (Sport)
24,95€ -
Chaussettes Gel Rafraîchissantes pour Pieds & Cheville (Noir)
24,95€ -
Chaussettes Gel Rafraîchissantes pour Pieds & Cheville (Rose)
24,95€ -
Chaussettes Gel Rafraîchissantes pour Pieds & Cheville (Vert)
24,95€ -
Chaussons Chauffants Micro-Ondes (Cœurs)
29,95€ -
Chaussons Chauffants Micro-Ondes (Oxford)
29,95€ -
Chaussons Chauffants Micro-Ondes (Sport)
29,95€
-
Boule de Massage Roll-On pour Froid et Chaud (Noir)
39,95€ -
Boule de Massage Roll-On pour Froid et Chaud (Rose)
39,95€ -
Boule de Massage Roll-On pour Froid et Chaud (Vert)
39,95€ -
Chaussettes de Contention Sport pour Homme & Femme (1 Paire) (Noir/Gris)
24,95€ -
Chaussettes de Contention Sport pour Homme & Femme (1 Paire) (Rose/Bordeaux)
24,95€ -
Chaussettes de Contention Sport pour Homme & Femme (1 Paire) (Vert/Marine)
24,95€ -
Rouleau de Massage Mousse Faible Densité (Noir)
39,95€ -
Rouleau de Massage Mousse Faible Densité (Rose)
39,95€ -
Rouleau de Massage Mousse Faible Densité (Vert)
39,95€ -
Rouleau de Massage Pieds pour Fasciite Plantaire (Noir)
24,95€ -
Rouleau de Massage Pieds pour Fasciite Plantaire (Rose)
24,95€ -
Rouleau de Massage Pieds pour Fasciite Plantaire (Vert)
24,95€
Biomécanique du pied
Les mouvements biomécaniques qui se produisent dans le pied sont les suivants
- L'adduction : Elle consiste à soulever la pointe du pied vers la partie antérieure du tibia. Elle peut être combinée avec des mouvements de supination et de pronation grâce à l'articulation sous-talienne interne antérieure. Elle peut être ouverte jusqu'à 30°.
- Abduction : C'est le mouvement inverse de l'adoption, il est donc développé lorsqu'il est placé sur la partie distale du pied vers le bas. Elle peut également être combinée à un travail de pronation et de supination.
- Flexion dorsale : Cette action biomécanique est réalisée par le mouvement du tibia lorsque le pied est en appui sur la face antérieure de cet os. Son amplitude maximale est de 20° grâce aux extenseurs des orteils et aux fléchisseurs plantaires.
- La flexion plantaire : Ce mouvement est appelé en biomécanique lorsque le pied est placé le plus loin possible, au maximum à 45°, par rapport à la jambe.
- Éversion : C'est un mouvement caractéristique du pied qui consiste à élever la partie latérale du pied vers la partie externe de la même jambe. La plante du pied se déplace alors au maximum de 25° vers l'extérieur du corps.
- L'inversion : C'est l'action opposée à l'éversion, puisqu'elle consiste à amener la plante du pied à 35° vers l'intérieur du corps. La plante peut ainsi toucher la cheville de l'autre jambe grâce aux péroniers et aux fléchisseurs.
- Supination : Il s'agit d'un mouvement qui consiste en une combinaison d'inversion, de flexion plantaire et d'abduction. Cette action permet de placer la plante du pied à l'intérieur du corps. L'articulation sous-talienne et les muscles tibiaux sont impliqués dans ce mouvement.
- Pronation : C'est l'inverse de la supination et consiste également à combiner les mouvements biomécaniques d'éversion, d'abduction et de dorsiflexion. Elle se fait grâce à l'articulation de Lisfranc et aux muscles péroniers et tibiaux.
Blessures du pied les plus courantes
Parmi les lésions du pied les plus courantes, nous pouvons les diviser en deux groupes, qui sont :
Types de lésions du pied
Les types d'affections qui peuvent être générées dans les pieds en fonction de leur origine dans des maladies antérieures sont les suivants :
- Arthrose du pied: Cette maladie chronique peut se manifester à n'importe quel endroit du pied, mais les zones les plus courantes sont le corps articulaire de la cheville, la zone médiane (arthrose talaire médiane) et le gros orteil. Il s'agit d'une usure du cartilage et des os dans les zones articulaires du pied.
- Bursite du tendon d'Achille: La bursite d'Achille est une inflammation qui se produit dans le sac synovial situé dans l'articulation postérieure de la cheville. Elle est due à un excès de liquide articulaire dans la bourse, ce qui provoque une douleur et une immobilité du pied.
- Descrampes musculaires dans les pieds et les orteils: Les causes de cette affection peuvent être variées, mais les plus courantes sont un manque de magnésium et de potassium, la déshydratation, des chaussures inadaptées et l'âge du patient. La sensation de picotement profond apparaît généralement au niveau du gros orteil et de la zone métatarsienne.
- Entorse du pied: Il s'agit d'une affection causée par la rupture ou l'étirement excessif d'un ligament du pied. Chacun de ses trois degrés peut survenir pour différentes raisons, la plus courante étant une activité excessive ou un mode de vie sédentaire. Cela provoque des douleurs, des inflammations et des raideurs articulaires.
- Fractures du pied: Les fractures les plus fréquentes au niveau du pied sont celles des métatarses et des phalanges. Ces lésions peuvent être causées par des traumatismes, des coups ou des chutes. Il est nécessaire d'utiliser des vêtements compressifs pour soigner cette affection.
- Fasciite plantaire: Le fascia plantaire est un tissu situé sous le pied, qui relie l'os calcanéen aux orteils, contribuant à créer la voûte plantaire. Lorsque ce tissu s'enflamme, il provoque une douleur fulgurante près du calcanéum (talon), surtout après une nuit de repos.
- Tendinite du tendon d'Achille: En cas d'inflammation ou de contracture involontaire du tendon d'Achille, la personne ressent une douleur à la marche, un engourdissement et une chaleur à l'arrière du pied. Ce phénomène peut être causé par une activité excessive, une mauvaise posture pour les tâches à accomplir et une mauvaise irrigation sanguine.
Blessures sportives aux pieds
Les athlètes pratiquant ces sports sont susceptibles de se blesser à différents endroits du pied. A voir :
- Blessures du pied, de la cheville et de la jambe au basket-ball: L'activité exigeante de ce sport peut entraîner une fasciite plantaire, une tendinite du tendon d'Achille, une bursite du tendon d'Achille, des entorses du deltoïde et des ligaments calcanéo-fibulaires, des ruptures du calcanéum et des métatarsiens.
- Blessures du pied au football: les entorses du tendon péronéo-astotalien postérieur et antérieur sont les blessures les plus fréquentes chez les joueurs de football. Toutefois, il est également possible de constater des tendinopathies, des inflammations des bourses du tendon d'Achille et des ruptures dorsales du pied.
- Blessures du pied et de la cheville en gymnastique: La fasciite plantaire, les entorses tibio-péronières, péronéoastragaliennes et deltoïdiennes, les contractures musculaires, les luxations et les fractures du calcanéum, de l'astragale, du tibia et du péroné sont les blessures sportives les plus courantes au niveau des pieds.
- Blessuresau pied dues à la course à pied: Cette activité provoque des lésions du fascia plantaire, une inflammation des ligaments intercuneiformes et tibionaviculaires, des entorses de la cheville et des fractures du calcanéum et des orteils. L'arthrose du gros orteil et de l'articulation de la cheville peut également survenir.
- Blessures de la cheville et du pied au tennis: les entorses du calcanéopéronier, du péronéo-astotalien et du deltoïde sont les affections les plus fréquentes de cette partie du corps chez les joueurs de tennis. Certains athlètes souffrent également de luxations et de contractures musculaires du pied, de bursites achilléennes et de tendinopathies. L'orteil de tennis ou orteil de joggeur est caractéristique de ce sport.
Maladies et affections du pied
Outre les lésions du pied mentionnées ci-dessus, il est également possible de trouver ces maladies et affections dans cette région du corps :
la goutte
L'excès d'acide urique qui n'est pas éliminé par le sang provoque une inflammation, une rougeur et une raideur au niveau du gros orteil, bien qu'il puisse également affecter le talon et la cheville. Cette maladie peut également être causée par l'arthrite.
Épaississement de la peau
En raison de l'activité constante et de la friction entre ce tissu et la chaussure, des callosités peuvent apparaître sur la partie distale du pied, généralement sur la zone latérale et supérieure. Il est également fréquent de trouver des personnes présentant des callosités au niveau des talons.
Orteils en marteau
Cette anomalie se produit dans le pied lorsqu'il y a un déséquilibre entre les ligaments des muscles tenseurs des phalanges, ce qui entraîne une flexion constante des orteils. Cela provoque des douleurs, des rougeurs et une contracture au niveau du gros orteil.
Bactéries et champignons des ongles
De nombreuses personnes enlèvent la cuticule des ongles de pied pour des raisons esthétiques. Cette action met en danger le système immunitaire des ongles, car la barrière protectrice contre les champignons et les bactéries est supprimée. Parmi les affections les plus connues, on trouve la teigne du pied ou le pied d'athlète. Il est possible que ces micro-organismes apparaissent à la suite de traumatismes et de blessures antérieures.
Chute de la voûte plantaire
Ce phénomène est également connu sous le nom de "pieds plats". Il s'agit d'une diminution de l'attention des tissus du fascia plantaire, qui peut entraîner un dysfonctionnement de l'articulation de la cheville et du pied, provoquant - dans certains cas - des douleurs et des gonflements.
Métatarsalgie
Cette gêne se manifeste sur la plante du pied, sous les orteils et à la jonction entre les métatarses et les premières phalanges. Il s'agit d'une inflammation générée par l'activité excessive et exigeante pratiquée par le patient.
Fibromatose plantaire
Également connue sous le nom de maladie de Ledderhose, il s'agit d'une affection de l'aponévrose plantaire qui se manifeste par l'apparition de nodules ou de tissus prolifératifs. La douleur apparaît dans les stades les plus avancés de cette affection.
Dermatite macérée
Il s'agit de l'une des maladies les plus courantes dont souffrent les personnes aux pieds. Son principal symptôme est une mauvaise odeur causée par un champignon qui apparaît en raison d'une transpiration excessive et d'un manque d'aération du pied.
Comment soulager les douleurs des pieds et des jambes grâce à des thérapies complémentaires et non invasives ?
Les thérapies complémentaires et non invasives utilisées pour traiter les affections et maladies du pied sont les suivantes
Thérapie par la chaleur et le froid
Grâce à l'application de produits spécifiques, tels que les packs de chaleur avec gel chaud et froid ou les packs de chaleur micro-ondables, il est possible de stimuler la zone pour réduire l'inflammation et favoriser la circulation sanguine. L'élimination des substances toxiques dans les tissus s'en trouve améliorée, ce qui accélère la rémission de l'affection. Sa pratique doit être suivie par un médecin, chaque séance ne pouvant excéder 5 minutes à chaque température.
La thérapie par compression
Les vêtements de compression constituent une alternative très efficace et une thérapie non invasive pour aider à maintenir la zone affectée immobile et à exercer une pression sur les parois capillaires afin d'améliorer l'échange de nutriments avec le sang. Les chaussettes et les bas de compression , les manchons de compression et les chevillères sont couramment utilisés à cette fin. Des bandages élastiques sont également disponibles pour le sport.
Thérapie par le massage
Le massage est un traitement très efficace pour réduire les tensions involontaires dans les muscles et les tendons. Pour ce faire, il est nécessaire de faire appel à un thérapeute professionnel pour appliquer correctement les frictions. Dans certains cas, il est possible de pratiquer l'automassage à l'aide d'appareils électriques de massage des pieds, tels que des rouleaux, des coussins et des pistolets de massage.
Thérapie par acupression
Cette technique orientale permet de stimuler le système nerveux et la circulation sanguine afin de réduire l'inflammation et la douleur des pieds. Des tapis d'acupression, des coussins, des balles de massage et des crochets de massage peuvent être utilisés à cet effet. Il est également possible d'effectuer cette pratique avec un professionnel, c'est pourquoi il est toujours conseillé de consulter un médecin avant d'opter pour cette thérapie non invasive.
La thermothérapie
L'un des principaux avantages de la chaleur est de réduire le stress dans la zone touchée en dilatant les vaisseaux sanguins. Cela permet d'améliorer les échanges gazeux entre le sang et les tissus et procure rapidement une sensation de bien-être. Différentes techniques peuvent être appliquées, mais les traitements non invasifs les plus recommandés dans ces cas sont l'utilisation de coussins thermiques pour micro-ondes, de packs avec des gels ou de bains de pieds (footbaths).
Cryothérapie
Réduire l'inflammation des pieds par le froid est une bonne option à condition d'avoir consulté son médecin au préalable. Elle peut être appliquée par immersion dans des capsules de froid ou en choisissant des produits manuels qui génèrent cette température de manière contrôlée. Parmi ces derniers, citons les packs de gels froids ou les coussins thermiques pour le chaud et le froid.
Stimulation électrique des muscles (EMS)
L'électrostimulation musculaire, ou EMS, est une thérapie qui consiste à stimuler les contractions musculaires par l'utilisation de l'électricité, de manière à obtenir un effet d'activité et d'hypertrophie comme en salle de sport, mais sans avoir besoin de se rendre dans un centre sportif. Vous pouvez donc faire travailler vos muscles sans sortir de chez vous.
L'électrothérapie
Il s'agit d'une technique qui vise à soulager la douleur et certaines affections physiques par l'application d'énergie électrique et électromagnétique, entre autres variantes, à travers la peau à l'aide de tampons conducteurs appelés électrodes. Il s'agit d'un type de thérapie très sûr qui doit être appliqué par un kinésithérapeute spécialisé dans la manipulation de l'électricité pour traiter certains types d'affections.
Thérapie de libération myofasciale
Également connue sous le nom d'induction myofasciale, cette thérapie consiste en l'application d'un massage manuel pour traiter le raccourcissement et la tension générés dans le tissu myofascial qui relie les muscles aux os et aux nerfs. Pour ce faire, on utilise différentes techniques de massage qui se concentrent sur ce que l'on appelle les points de déclenchement.
Thérapie de massage par percussion
Lesmassages par vibration ou percussion sont des mouvements précis, rythmiques et énergétiques effectués sur le corps pour soulager certains symptômes gênants lorsque les fibres musculaires sont tendues, souvent en raison d'une charge de travail élevée, ce qui a laissé des points de déclenchement dans les fibres musculaires.
Thérapie R.I.C.E
La thérapie R.I.C.E. est le premier et le plus simple des protocoles de traitement des blessures mineures. Elle apparaît dans le domaine sportif pour traiter les accidents impliquant des blessures aiguës. Depuis de nombreuses années, elle est considérée comme la plus adaptée en raison de sa rapidité et de ses résultats.
Thérapie des points de déclenchement
Les pointsdouloureux myofasciaux ou "trigger points " sont des nœuds qui se créent dans les tissus musculaires profonds et qui provoquent une douleur intense. La douleur ne se manifeste pas toujours dans la zone où le point se développe, mais elle est plutôt renvoyée vers des zones voisines qui ne semblent pas avoir de lien entre elles. En fait, on estime que plus de 80 % de la douleur qu'ils provoquent se manifeste dans d'autres parties du corps.
Autres thérapies alternatives efficaces
D'autre part, il est également possible de trouver les thérapies alternatives suivantes pour traiter les affections du pied :
- Remèdes naturels à base de plantes : Les bains de pieds aident à réduire la douleur, le gonflement et la rougeur des pieds. Pour cela, il est nécessaire d'appliquer un bain d'eau chaude avec des herbes naturelles et des plantes qui contiennent des composants anti-inflammatoires. Parmi les plus courantes, on trouve le gingembre, la menthe et la lavande.
- Acupuncture : Cette thérapie a pour but de se concentrer sur l'esprit du patient afin qu'il puisse faire face à la douleur du pied. Elle est appliquée lorsque la maladie est avancée, car elle permet de réduire le stress et de trouver un équilibre émotionnel chez la personne grâce à l'utilisation d'aiguilles spéciales.
- Kinésithérapie : Avant d'opter pour ce traitement complémentaire, il est nécessaire de consulter un médecin afin d'évaluer si les mouvements et les exercices effectués dans le cadre de la thérapie sont adaptés à la rémission de la maladie. Si c'est le cas, la personne doit effectuer des actions ciblées qui stimulent le développement de la zone articulaire.
- Aromathérapie : Il s'agit d'une des thérapies qui vise à réduire le stress du patient par la relaxation. Pour atteindre ce stade, la personne doit inhaler naturellement différents arômes qui l'aideront à trouver une harmonie psychologique. La menthe, le citron, l'orange et certaines huiles essentielles sont des produits utilisés dans ce traitement.
Références
- Dawe, E. J. et Davis, J. (2011). (vi) Anatomie et biomécanique du pied et de la cheville. Orthopaedics and Trauma, 25(4), 279-286. https://www.sciencedirect.com/science/article/abs/pii/S1877132711000303
- Kelikian, A. S., & Sarrafian, S. K. (Eds.). (2011). Sarrafian's anatomy of the foot and ankle : descriptive, topographic, functional. Lippincott Williams & Wilkins. https://books.google.es/books?hl=en&lr=&id=I8h6bDR0SLMC
- Abboud, R. J. (2002). (i) Relevant foot biomechanics. Current Orthopaedics, 16(3), 165-179. https://www.orthopaedicsandtraumajournal.co.uk/article/S0268-0890(02)90268-9/fulltext
- Chan, C. W. et Rudins, A. (1994, mai). Foot biomechanics during walking and running. In Mayo Clinic Proceedings (Vol. 69, No. 5, pp. 448-461). Elsevier. https://www.sciencedirect.com/science/article/abs/pii/S0025619612616425
- Chinn, L. et Hertel, J. (2010). Rehabilitation of ankle and foot injuries in athletes. Clinics in sports medicine, 29(1), 157-167. https://www.sportsmed.theclinics.com/article/S0278-5919(09)00071-4/fulltext
- Subotnick, S. I. (1985). The biomechanics of running implications for the prevention of foot injuries. Sports Medicine, 2(2), 144-153. https://link.springer.com/article/10.2165/00007256-198502020-00006
- Haapamaki, V. V., Kiuru, M. J. et Koskinen, S. K. (2004). Ankle and foot injuries : analysis of MDCT findings. American Journal of Roentgenology, 183(3), 615-622. https://www.ajronline.org/doi/full/10.2214/ajr.183.3.1830615
- Riskowski, J. L., Hagedorn, T. J. et Hannan, M. T. (2011). Measures of foot function, foot health, and foot pain. Arthritis care & research, 63(0 11), S229. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4155931/
- Leveille, S. G., Guralnik, J. M., Ferrucci, L., Hirsch, R., Simonsick, E., & Hochberg, M. C. (1998). Foot pain and disability in older women. American journal of epidemiology, 148(7), 657-665. https://academic.oup.com/aje/article/148/7/657/148386
- Benvenuti, F., Ferrucci, L., Guralnik, J. M., Gangemi, S., & Baroni, A. (1995). Foot pain and disability in older persons : an epidemiologic survey. Journal of the American Geriatrics Society, 43(5), 479-484. https://agsjournals.onlinelibrary.wiley.com/doi/abs/10.1111/j.1532-5415.1995.tb06092.x