- Was ist eine Chondromalazie der Kniescheibe und welche Formen gibt es?
- Was sind die Ursachen und Risikofaktoren für eine Chondromalazia patella im Knie?
- Beste Produkte gegen Kniesehnenentzündung
- Hauptsymptome, die auf eine Chondromalazie patellae hinweisen
- Welche Behandlungsmöglichkeiten gibt es, um Schmerzen durch Abnutzung des Knorpels zu lindern?
- Welche Methoden zur Vorbeugung der Chondromalazie der Kniescheibe sind am wirksamsten?
Die Chondromalazie der Kniescheibe ist in den meisten Fällen heilbar. In leichteren Fällen kann es ein paar Tage bis Wochen dauern. Von diesem Zeitpunkt an sollten die Symptome beseitigt und jede Anstrengung, die zu einem Rückfall führen könnte, vermieden werden. In schwereren Fällen sind eine Operation und eine Knorpelimplantation förderlich für die Heilung.
Aus diesem Grund sollten Sie wissen, was eine Chondromalazie der Kniescheibe ist und warum sie auftritt. Diese Informationen finden Sie in den folgenden Abschnitten. Außerdem erfahren Sie, mit welchen Präventionsmaßnahmen Sie Knieverletzungen vermeiden können - schauen Sie mal rein!
Was ist eine Chondromalazie der Kniescheibe und welche Formen gibt es?
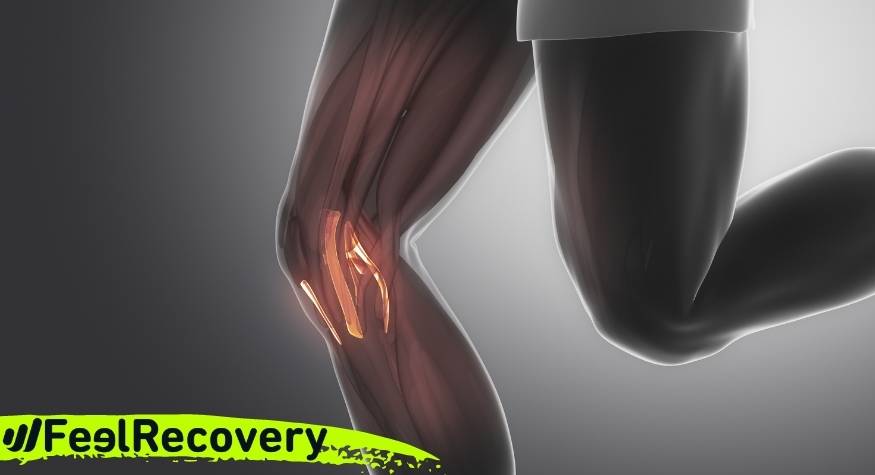
Bei derChondromalazie der Kniescheibe handelt es sich um eine Erweichung oder Erosion des schützenden Knorpels des Kniegelenks, eine Art leichter Arthrose, die das Gewebe im Gelenkkörper angreift. Da es zu einem Abbau des Gewebes kommt, hält dieser Bereich bei Bewegungen weniger Druck aus, der direkt auf den subchondralen Knochen übertragen wird.
Wenn eine Knorpelläsion auftritt, wird daraus eine Chondropathie. Aus diesem Grund wird der Zustand des Patellofemoralgelenks in verschiedene Schweregrade bis hin zur Arthrose eingeteilt.
Schauen wir uns nun die verschiedenen Schweregrade an:
- Grad 1 : In diesem Stadium ist eine primäre Erweichung des Gelenkknorpels zu beobachten. Beim Abtasten neigt er dazu, abnormal eingedrückt zu sein; es sind jedoch keine Risse sichtbar, aber die Schmerzen können milder sein als bei Grad 2 oder 3, insbesondere bei körperlicher Betätigung oder beim Anziehen bestimmter Schuhe.
- Grad 2: Wenn die Erkrankung in das Stadium 2 eintritt, ist bereits eine Ulzeration oder oberflächliche Fibrillation sichtbar. Die Läsion ist nicht mehr als 1,3 mm tief, die Schmerzen sind jedoch aufgrund der Einbuchtung intensiver.
- Grad 3: Bei Chondropathie Grad 3 ist die Ulzeration tiefer. Es kann sogar eine Gelenköffnung von mehr als 1,3 mm zu sehen sein. In einigen Fällen sind die Schmerzen stärker und es besteht eine deutliche Entzündung aufgrund der lokalisierten Läsion.
- Grad 4: In diesem Stadium ist die Krankheit weit fortgeschritten und die Läsion verursacht einen noch größeren Spalt. Die Schmerzen sind viel intensiver als in der vorherigen Stufe und es besteht die Gefahr, dass sich die Ulzeration vertieft.
- Dies bedeutet, dass eine vollständige Öffnung mit Verlust der Knorpeldicke vorliegt, die den subchondralen Knochen freilegt. In der Regel kommt es zu einem Verlust des funktionellen Gleichgewichts und zu starken, behindernden Schmerzen. Sie wird als Eburnation bezeichnet, weil der Knochen hypertrophieren kann, wie es bei Arthrose der Fall ist.
Was sind die Ursachen und Risikofaktoren für eine Chondromalazia patella im Knie?
Es gibt mehrere Prozesse, die einzeln oder zusammen auftreten und zur Entwicklung einer Knieverletzung namens Chondromalazia patella führen können.
Im Folgenden werden diese Faktoren beschrieben:
- Alter: Der Alterungsprozess führt auch zu einer Degeneration des Knorpelgewebes auf zellulärer Ebene. Aufgrund von Verschleiß oder anderen altersbedingten Krankheiten sind ältere Menschen viel anfälliger für diese Erkrankung. Einige Experten halten dies sogar für einen natürlichen degenerativen Prozess.
- Vererbte Faktoren: Manchmal liegt eine genetische Veranlagung vor, die zu einem Defekt in einem für Kollagen zuständigen Protein führt. In anderen Fällen handelt es sich um körperliche Anomalien, wie z. B. O-Beine, Hüftdysplasie (CDD) oder Gelenkhyperlaxie (Ehlers-Danlos-Syndrom) und andere. Alle diese Faktoren sind potenzielle Auslöser für eine Chondromalazie.
- Überstimulation: Eine längere Wiederholung einer Tätigkeit, die das Knie beansprucht, kann einen stärkeren Reiz auslösen, als es bereit ist zu empfangen, was dazu führt, dass der Knorpel sich wehrt, verletzt wird oder aufweicht. Wenn Schmerzen auftreten, ist es am besten, die auslösende Bewegung zu unterbrechen.
- Übermäßiger Druck: Eine ständige Belastung des Kniegelenks kann das Gewebe verletzen. Wenn man beispielsweise zu lange in einer einzigen Position verharrt (kniend, hockend oder im Schneidersitz), wird die Belastbarkeit des Kniegelenks überstrapaziert, es wird geschwächt und das Verletzungsrisiko steigt.
- Trauma: Auch Schläge und Prellungen direkt auf die Kniescheibe können den Knorpel schädigen. Dies ist auf die Verletzung des Gelenkkörpers zurückzuführen.
- Verletzungen: Wenn der Patient Frakturen, Risswunden oder andere Verletzungen an der Hüfte oder am Knie erlitten hat, kann sich eine Chondropathie entwickeln.
- Übergewicht: Ein unausgewogenes Körpergewicht führt zu fortschreitendem Gelenkverschleiß. Je größer die Masse, desto mehr muss sich das Gelenk anstrengen, um den Körper zu stützen und zu bewegen. Dies ist einer der größten Risikofaktoren für eine Chondromalazie der Kniescheibe.
- Anspruchsvolle Sportarten: Es gibt intensive körperliche Aktivitäten, bei denen das Gelenk plötzlichen Bewegungen und ständigen Überbelastungen ausgesetzt ist. Diese Praktiken führen häufig zu einer Chondromalazie der Kniescheibe, selbst bei jungen Sportlern. Wenn dann noch schlechtes Schuhwerk oder unzureichendes Training hinzukommen, steigt die Wahrscheinlichkeit der Erkrankung.
- Muskelschwund oder -schwäche: Wenn ein Ungleichgewicht der Muskelkraft besteht, kann dieses Ungleichgewicht die Kniescheibe belasten. Wenn zum Beispiel der Quadrizeps schwächer ist, arbeitet der Rest des Bewegungsapparats unausgewogen. Dies geschieht, weil einige Muskeln stärker beansprucht werden als andere, weil sie verkümmert sind oder weil eine viszerale Dysfunktion vorliegt. Dies führt dazu, dass die Kniescheibe nicht mehr richtig bewegt werden kann, was wiederum zu Abnutzungserscheinungen führt.
- Rheumatoide Arthritis und andere Krankheiten: Die Autoimmunität der Arthritis führt zu einer Schädigung der Knorpelstrukturen. Dasselbe gilt für Osteoarthritis und Osteoporose. An sich ist jede Krankheit, die sich negativ auf die Gelenke auswirkt, ein potenzielles Risiko.
- Kniescheibenverrenkungen oder Auskugeln: Wenn die Kniescheibe Druck ausgesetzt ist, verschiebt sich die Kniescheibe oft aus ihrer Position oder nach außen. Dies führt zu einer Verformung des Knies, Schmerzen und Empfindlichkeit. Wenn dies geschieht, ist es sehr wahrscheinlich, dass sich im Laufe der Zeit eine Chondromalacia patellae oder Chondropathie entwickelt.
- Störung der Hüfte: Wenn die Strukturen, aus denen das Gelenk besteht, aneinander reiben oder sich nicht so bewegen, wie sie sollten, kommt es zu einer Abnutzung des Knorpels. Dies kann durch Knochendeformationen, faseriges Gewebe oder Gangstörungen verursacht werden. Jede Fehlausrichtung macht das Gelenk anfällig für die Entwicklung der Krankheit.
Beste Produkte gegen Kniesehnenentzündung
Bestseller
-
Körnerkissen Wärmekissen Mikrowelle - Leinsamenkissen mit Lavendel (Herzen)
24,95€ -
Körnerkissen Wärmekissen Mikrowelle - Leinsamenkissen mit Lavendel (Oxford)
24,95€ -
Körnerkissen Wärmekissen Mikrowelle - Leinsamenkissen mit Lavendel (Sport)
24,95€ -
Körnerkissen Wärmekissen Mikrowelle Groß für Rücken (Herzen)
29,95€ -
Körnerkissen Wärmekissen Mikrowelle Groß für Rücken (Oxford)
29,95€ -
Körnerkissen Wärmekissen Mikrowelle Groß für Rücken (Sport)
29,95€ -
Körnerkissen Wärmekissen Mikrowelle in Wärmflasche Form (Herzen)
24,95€ -
Körnerkissen Wärmekissen Mikrowelle in Wärmflasche Form (Oxford)
24,95€ -
Körnerkissen Wärmekissen Mikrowelle in Wärmflasche Form (Sport)
24,95€
Hauptsymptome, die auf eine Chondromalazie patellae hinweisen
Informieren Sie sich über die Symptome, die Ihnen helfen, eine Chondromalazia patellae rechtzeitig zu erkennen:
- Schmerzen: Durch die Überreizung des Knorpelgewebes und die Überlastung der Knochen kommt es zu einer erhöhten Nervenempfindung in diesem Bereich. Dies wird oft als Schmerz wahrgenommen, der sich seitlich, unter und hinter der Kniescheibe bemerkbar macht. Er verstärkt sich, wenn das Bein bewegt und gerieben wird.
- Schwellungen: Als Folge eines Knorpelschadens und einer nachfolgenden Knochenverletzung schwillt das umliegende Gewebe an. Durch die Belastung des Bereichs entzünden sich Sehnen, Schleimbeutel und Muskeln. Diese Aktion des Immunsystems ist zunächst normal, kann aber auf Dauer zu weiteren Schäden an den Strukturen führen.
- Knacken: Ein charakteristisches Merkmal dieser Erkrankung ist ein knackendes oder knallendes Geräusch bei der Ausführung von Bewegungen. Das Geräusch ist beispielsweise beim Beugen des Knies, beim Treppensteigen, beim Laufen oder bei Positionswechseln aus dem Gelenk zu hören.
- Bewegungsschwierigkeiten oder Steifheit: Schmerzen und Schwellungen erschweren es, das Knie zu bewegen. Wenn der Betroffene selbst bei leichter Dehnung Schwierigkeiten hat, ist es möglich, dass ein früherer Schmerz ignoriert wurde.
Welche Behandlungsmöglichkeiten gibt es, um Schmerzen durch Abnutzung des Knorpels zu lindern?
Die durch die Chondromalazie hervorgerufenen Symptome können durch eine logische Reihe von Behandlungen gelindert werden. Ab einem bestimmten Punkt des Syndroms können die Knorpelzellen nicht mehr regeneriert werden. Ein Patient mit dieser Erkrankung kann jedoch ein normales Leben führen, wenn er medizinische und physiotherapeutische Empfehlungen befolgt. Wichtig ist nur, dass das Gewebe nicht weiter abgebaut wird.
Aus diesem Grund zeigen wir Ihnen im Folgenden eine Liste aller derzeit angewandten Behandlungen:
Alternative und komplementäre Therapien
Werfen Sie einen Blick auf die verschiedenen Therapien, die unterstützend angewendet werden können:
- Wärme- und Kältetherapie: Die anfängliche Besserung der Gelenke wird durch die Anwendung von Wärme und dann Kälte (die wieder mit Wärme endet) unterstützt. Obwohl das Baden bei Kniebeschwerden etwas unangenehm ist, kann es mit Beuteln, Tüchern, Kompressen und Gelen kontrastiert werden. Wichtig ist, dass die kalte oder warme Temperatur über einen angemessenen Zeitraum von jeweils nicht mehr als 5 Minuten gehalten wird.
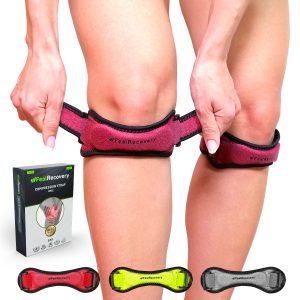
- Kompressionstherapie: Patellabänder bei Chondropathie können hilfreich sein. Der Arzt sollte jedoch ihre langfristigen Nachteile, wie z. B. Muskelschwäche, abwägen.
- Massagetherapie: Nachdem der Arzt die anfängliche Entzündung reduzieren konnte, ist eine angeleitete Selbstmassage möglich, die vom Reiben und Reiben zur Defibrillation der Sehnen bis zur Arbeit an Muskelkontrakturen reicht.
- Akupressur-Therapie: Wenn es für den Patienten notwendig ist, seelische Harmonie zu finden, um mit der Krankheit fertig zu werden, dann ist diese orientalische Medizin zu empfehlen. Die Akupressur trägt zur Entspannung bei, indem sie die Nerven durch Druck auf verschiedene strategische Körperteile stimuliert.
- Thermotherapie: Einige Arten der Thermotherapie wie Infrarot, feuchte Wärme, Paraffin und andere haben eine schmerzlindernde Wirkung. Dies liegt daran, dass sie eine gefäßerweiternde Wirkung auf den Bereich haben und bei chronischen Erkrankungen von Vorteil sein können. Sie sollten in Maßen und unter Aufsicht eines Therapeuten angewendet werden. Vor allem, da sie bei Patienten mit Gerinnungsstörungen kontraindiziert ist.
- Natürliche Heilmittel mit Pflanzen: Es ist möglich, die entspannenden und entzündungshemmenden Eigenschaften von Pflanzen zu nutzen. Aus diesem Grund werden Ingwer, Pfefferminze, Linde, Kamille und andere Kräuter bei dieser Behandlung verwendet. Der Aufguss ist die am häufigsten verwendete Methode.
- Gesunde Lebensgewohnheiten: Eine gesunde Lebensweise verzögert das Auftreten einer Chondromalazie der Kniescheibe. Eine ausgewogene Ernährung, um das Idealgewicht zu halten, sowie Herz-Kreislauf- und Ganzkörpertraining in ausgewogener Weise tragen ebenfalls dazu bei. Vor allem aber zielt diese Therapie darauf ab, den Patienten über den Gebrauch seiner Gelenke aufzuklären.
Nahrungsergänzungsmittel
Die folgenden Nährstoffe können bei der Behandlung der Chondromalazie der Kniescheibe eingesetzt werden:
- Glucosaminsulfat: Dieses Nahrungsergänzungsmittel kann zur Schmerzlinderung beitragen. Diese Verbindung ist in der Synovialflüssigkeit enthalten, die ein Gelenkerleichterer ist. Die Qualität des Präparats und seine Wirksamkeit sind von Patient zu Patient sehr unterschiedlich. Es empfiehlt sich, die Meinung eines Gesundheitsexperten einzuholen, bevor man sich für die Einnahme entscheidet.
- Chondroitinsulfat: Ein solches Ergänzungsmittel wirkt als Schutzmittel. Zusammen mit Glucosamin kann Chondroitinsulfat bei Kniescheibenverschleiß wirksam sein. Es handelt sich um ein relativ sicheres Ergänzungsmittel, das auf Rezept eingenommen werden kann. Es wird unter der Prämisse verwendet, dass es antioxidative, entzündungshemmende, anabole und antikatabole Wirkungen hat. Wie bei anderen Nahrungsergänzungsmitteln wird empfohlen, vor der Einnahme dieser Produkte einen Arzt oder Ernährungsberater zu konsultieren.
Physiotherapeutische Behandlungen
Die folgenden therapeutischen Techniken können bei dieser ergänzenden Behandlung angewendet werden:
- Elektrotherapie mit TENS: Mit Hilfe von Elektrostimulatoren hat diese Therapie eine beruhigende Wirkung. Es handelt sich um eine nicht-invasive Nervenstimulation mit geringer Intensität.
- Elektrotherapie mit Magnotherapie: Eine andere Art der Elektrotherapie, die bei Chondromalazia patella häufig eingesetzt wird, ist die Magnotherapie. Der Spezialist nutzt niederfrequente Magnetfelder zur Regeneration, Linderung und Beseitigung von Schwellungen. Sie zielt eher darauf ab, allmählich entzündungshemmende Ergebnisse zu erzielen.
- Myofasziale Entspannung: Wird ebenfalls von Physiotherapeuten eingesetzt, um die Faszien zu entspannen. Obwohl sie in ihrem natürlichen Zustand entspannt sind, können sie sich aufgrund von Entzündungen, Stress oder Verletzungen verspannen. Sie wird durch manuelle Bewegungen durchgeführt.
- Osteopathie: Osteopathische Techniken verwenden sanfte Massagen, die auf Muskeln, Bänder und Gelenke gerichtet sind. Sie steht auch in engem Zusammenhang mit gesunden Lebensgewohnheiten und zielt letztlich auf eine ganzheitliche Behandlung ab, um den Körper richtig zu nutzen. Sie kann sogar für den postoperativen Genesungsprozess nützlich sein.
- Dehnungsübungen: Eine der wichtigsten Therapien zur Erhaltung der Lebensqualität des Patienten ist die Muskelrehabilitation. Durch Dehnungsübungen, Wiederholungen und schrittweise Bewegungen wird das Gleichgewicht und die Kraft des Knies wiederhergestellt.
- Globale Haltungsumschulung: Bei den Dehnungsübungen handelt es sich um eine fortgeschrittenere Technik, die RPG. Sie basiert auf einer globalen oder ganzheitlichen Behandlung, bei der die Muskeln des Körpers schrittweise gedehnt und dekomprimiert werden. Natürlich sind Haltungsschulung und Elastizität eng miteinander verbunden.
- Propriozeptionstraining: Durch das Propriozeptionstraining wird dem Gehirn die Position der Körperteile bewusster. Dies beugt Dysbalancen und Verletzungen vor und verbessert die muskulären und artikulatorischen Fähigkeiten.
Medikamente
Diese Therapie muss vom Arzt geleitet und beraten werden, um Verletzungen und Nebenwirkungen der Medikamente zu vermeiden. Aus diesem Grund ist eine Selbstmedikation in keiner Weise zu empfehlen, da dies die Verletzung verschlimmern würde.
Informieren Sie sich, welche Medikamente üblicherweise von Ärzten verschrieben werden:
- Analgetika: Diese Medikamente zielen darauf ab, das intensive Schmerzempfinden zu lindern. Diclofenac, Acetylsalicylsäure, Tenoxicam und Celecoxib fallen in diese Gruppe.
- Topische Analgetika: Da eine Schmerzlinderung erwünscht ist, kann der Arzt eine andere Klasse von Analgetika empfehlen. Dabei handelt es sich um Cremes, Gele oder Pflaster, die topisch direkt hinter dem Knie angewendet werden. Das heißt, sie werden oberflächlich auf die Haut aufgetragen.
- Entzündungshemmende Medikamente: Wie bei anderen Bindegewebserkrankungen sollen diese Medikamente die Entzündung in dem betroffenen Bereich verringern. NSAIDS wie Aspirin, Naproxen und Ibuprofen werden am häufigsten zu diesem Zweck eingesetzt.
- Hyaluronsäure durch intraartikuläre Injektionen: Hyaluronsäure ist ein körpereigener Bestandteil und somit Teil des Bindegewebes, der Gelenkflüssigkeit und der Haut. Neben der physiotherapeutischen Behandlung sorgen Infiltrationen mit dieser Substanz für einen Ausgleich der zellulären Wiederaufbaustoffe.
- Kollagen-Infiltration: Sie erfolgt durch direkte Applikation von Kollagen um den verletzten Bereich herum. Sie ist schmerzlos und wird durch Injektion durchgeführt.
- PRGF-Wachstumsfaktoren: Hierbei handelt es sich um eine Therapie auf der Grundlage der regenerativen Medizin, bei der eine Probe des Blutes des Patienten entnommen wird, um bestimmte Proteine zu isolieren. Diese Proteine fördern die Regeneration des Gewebes auf verschiedene Weise. Sie haben eine schmerzlindernde und entzündungshemmende Wirkung. Sie wird durchgeführt, indem mit Wachstumsfaktoren angereichertes Plasma direkt in den betroffenen Bereich injiziert wird.
Chirurgie
DieArthroskopie und die Entnahme und Implantation von Knorpelzellen sind die gängigsten chirurgischen Techniken, die in fortgeschrittenen Fällen der Krankheit eingesetzt werden. Sie müssen von Ruhe begleitet werden, um die gewünschte Wirkung schneller zu erzielen. In der überwiegenden Mehrheit der Fälle ist jedoch kein chirurgischer Eingriff erforderlich.
Welche Methoden zur Vorbeugung der Chondromalazie der Kniescheibe sind am wirksamsten?
Vorbeugende Maßnahmen sind wichtig, um eine Abnutzung des Knorpels zu vermeiden. Sie können Ihr Kniegelenk schonen, indem Sie die folgenden Tipps berücksichtigen:
- Aufwärmen vor der Belastung: Es ist ein Fehler, sich intensiv zu bewegen, ohne die Gelenke vorher aufzuwärmen. Dadurch erhöht sich die Wahrscheinlichkeit von Verletzungen wie der Chondromalazie der Kniescheibe. Unabhängig davon, ob Sie bereits an dieser Krankheit leiden oder nicht, sollten Sie versuchen, sich vor dem Training eine halbe Stunde bis 15 Minuten lang aufzuwärmen.
- Kontrollierte Bewegung: Leichte körperliche Betätigung beugt diesem schmerzhaften Zustand vor, da der Bewegungsapparat ständig aktiv ist. Schwimmen, Spazierengehen und Allround-Sport sind eine gute Vorbeugungsmaßnahme.
- Kräftigung der Muskulatur: Eine gut trainierte und straffe Beinmuskulatur, sei es der Quadrizeps oder die Oberschenkelmuskulatur, entlastet die Kniescheibe und beugt Verschleißerscheinungen an der Kniescheibe vor.
- Vermeiden Sie Übergewicht und Bewegungsmangel: Sie müssen bedenken, dass Übergewicht eine der Ursachen für das patellofemorale Schmerzsyndrom ist. Um das Kniegelenk nicht ständig übermäßig zu beanspruchen, ist es daher notwendig, durch Freizeitaktivitäten das Idealgewicht zu finden und zu halten.
- Seien Sie beim Gehen vorsichtig: Das Knie trägt alle Stöße beim Gehen, Laufen oder Springen. Wenn also die Füße ihre Funktion, den Körper zu stützen, nicht richtig erfüllen, leidet das Knie.
- Tragen Sie das richtige Schuhwerk: Sie sollten sich um Ihre Füße kümmern, indem Sie das richtige Schuhwerk tragen und, wenn möglich, Gehfehler korrigieren. Schuhe mit hohen Absätzen und übermäßigem Druck auf die Ferse sind für die Erhaltung der Gelenkgesundheit am wenigsten zu empfehlen.
- Achten Sie auf eine korrekte Körperhaltung: Beim Gehen, Stehen oder bei körperlichen Aktivitäten ist die Körperhaltung entscheidend. Jedes kleine, konstante Ungleichgewicht in der Biomechanik ist nachteilig und kann zu Chondropathie führen.
- Schlagen Sie Ihre Beine nicht häufig übereinander: Dadurch werden die Gelenke überlastet und die Oberschenkel verdreht, was kurzfristig zu Knieverletzungen führen kann.
- Vermeiden Sie anstrengende Übungen oder Trainingseinheiten: Sportarten oder Berufe, die mehr Kraft, Sprünge und intensives Training erfordern, sind nicht zu empfehlen. Dies gilt insbesondere für ältere Menschen oder solche mit anderen auslösenden Krankheiten.
Referenzen
- BENTLEY, G. (1970). Chondromalacia patellae. JBJS, 52(2), 221-232. https://journals.lww.com/jbjsjournal/Abstract/1970/52020/Chondromalacia_Patellae.2.aspx
- Levine, J. (1979). Chondromalazie der Kniescheibe. The Physician and Sportsmedicine, 7(8), 39-54. https://www.tandfonline.com/doi/abs/10.1080/00913847.1979.11948468
- Warden, S. J., & Brukner, P. (2003). Patellaspitzentendinopathie. Clinics in sports medicine, 22(4), 743-759. https://www.sportsmed.theclinics.com/article/S0278-5919(03)00068-1/fulltext
- Visnes, H., & Bahr, R. (2007). Die Entwicklung des exzentrischen Trainings als Behandlung der Patellarsehnenerkrankung (Springerknie): eine kritische Überprüfung von Trainingsprogrammen. Britische Zeitschrift für Sportmedizin, 41(4), 217-223. https://bjsm.bmj.com/content/41/4/217.short
- Blazina, M. E., Kerlan, R. K., Jobe, F. W., Carter, V. S., & Carlson, G. J. (1973). Jumper's knee. Orthopedic Clinics of North America, 4(3), 665-678. https://www.sciencedirect.com/science/article/abs/pii/S0030589820323439
- Almekinders, L. C., & Temple, J. D. (1998). Ätiologie, Diagnose und Behandlung von Tendinitis: eine Analyse der Literatur. Medizin und Wissenschaft in Sport und Bewegung, 30(8), 1183-1190. https://europepmc.org/article/med/9710855
- Kainberger, F. M., Engel, A., Barton, P., Huebsch, P., Neuhold, A., & Salomonowitz, E. (1990). Verletzung der Achillessehne: Diagnose mit Sonographie. AJR. American journal of roentgenology, 155(5), 1031-1036. https://radnuk.meduniwien.ac.at/fileadmin/radiodiagnostik/pdf/1_Kainberer_et_al_1990.pdf
- Sandmeier, R., & Renström, P. A. F. H. (1997). Diagnose und Behandlung von chronischen Sehnenerkrankungen im Sport. Scandinavian journal of medicine & science in sports, 7(2), 96-106. https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1600-0838.1997.tb00125.x
- Alfredson, H., & Lorentzon, R. (2002). Chronische Sehnenschmerzen: keine Anzeichen einer chemischen Entzündung, aber hohe Konzentrationen des Neurotransmitters Glutamat. Implikationen für die Behandlung? Current drug targets, 3(1), 43-54. https://www.ingentaconnect.com/content/ben/cdt/2002/00000003/00000001/art00004
- Williams, J. G. P. (1986). Achillessehnenverletzungen im Sport. Sportmedizin, 3, 114-135. https://link.springer.com/article/10.2165/00007256-198603020-00003