- Definition: Was ist eine Bursitis oder Schleimbeutelentzündung?
- Was sind die häufigsten Arten von Bursitis?
- Beste Produkte gegen Bursitis
- Was sind die Ursachen und Risikofaktoren für eine Bursitis?
- Hauptsymptome, die uns auf eine Bursitis hinweisen
- Welche Behandlungsmöglichkeiten gibt es, um die Symptome der Bursitis zu lindern?
- Welches sind die wirksamsten Methoden zur Vorbeugung von Bursitis?
- F.A.Q: Häufig gestellte Fragen
Die Entzündung der Schleimbeutel ist eine Krankheit, die in den Gelenken auftritt und zu Schmerzen und Unbeweglichkeit führen kann. Aus diesem Grund sollten Sie wissen, was eine Schleimbeutelentzündung ist und was die häufigsten Formen sind. Diese Informationen werden in den folgenden Abschnitten auf einfache Weise erläutert.
Außerdem erfahren Sie , welche Faktoren die Wahrscheinlichkeit erhöhen, an einer Bursitis zu erkranken, sowie die wichtigsten Symptome, die Sie auf das Vorliegen der Krankheit hinweisen. Schließlich finden Sie die aktuellen Behandlungsmöglichkeiten und häufig gestellte Fragen zur Bursitis.
Definition: Was ist eine Bursitis oder Schleimbeutelentzündung?
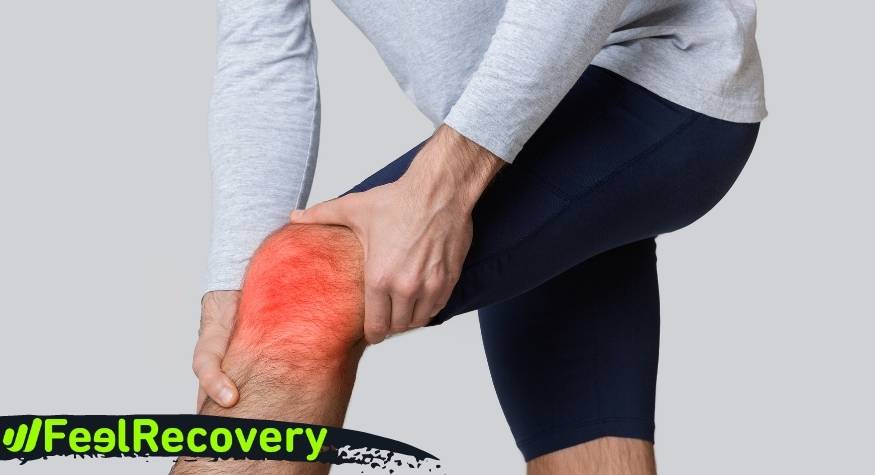
Bursitis ist eine Erkrankung, die durch eine Entzündung der Schleimbeutel in den Gelenkenverursacht wird. Diese Schleimbeutel befinden sich speziell zwischen Knochen, Sehnen und Muskeln. Ihre Funktion besteht darin, das Gleiten aller Teile zu ermöglichen, so dass die Gelenkbewegung ohne direkte Reibung zwischen den Knochen erfolgen kann.
Werden sie jedoch aus irgendeinem Grund überlastet, verletzt oder infiziert, produziert das Immunsystem einen Überschuss an Synovialflüssigkeit, was die Bewegung oft unmöglich macht oder es erschwert, das Gelenk richtig zu öffnen. In diesem Fall treten die sichtbaren Anzeichen der Krankheit wie Schwellungen oder Knoten auf. Dabei ist zu bedenken, dass diese Situation in verschiedenen Körperregionen auftreten kann, z. B. in den Ellenbogen, Knien, Schultern und Hüften sowie in anderen Gelenkbereichen.
Was sind die häufigsten Arten von Bursitis?
Im Folgenden zeigen wir Ihnen die verschiedenen Arten von Schleimbeutelentzündungen, die in jedem Gelenk auftreten können. Siehe unten:
Nach den Arten
Je nach Zeitpunkt und Art der Krankheitssymptome kann die Bursitis wie folgt eingeteilt werden:
Akute Bursitis: Charakteristisch für die akute Bursitis ist ihr abrupter oder plötzlicher Ausbruch. Innerhalb kurzer Zeit zeigt sich entzündetes und verfärbtes Gewebe. Die Erkrankung wird durch eine Verletzung, Überlastung, Druck auf das Weichteilgewebe oder eine Infektion ausgelöst. Diese Diagnose ist möglich, wenn die Haut im betroffenen Bereich eine hohe Temperatur aufweist. Es ist auch möglich, dass diese Art von Schleimbeutelentzündung durch frühere Infektionen mit einem kontaminierenden Erreger verursacht wird. Dies kommt häufiger bei männlichen Patienten mittleren Alters oder bei Patienten mit Gicht vor.
Chronische Bursitis: Tritt ein weiterer akuter Anfall im gleichen Gelenkbereich auf, handelt es sich wahrscheinlich um eine chronische Bursitis. Diese Art von Schleimbeutelentzündung kann nach einer Behandlung der akuten Erkrankung auftreten, bei der die erforderlichen Maßnahmen nicht ergriffen wurden. Ein schlimmer Fehler, der von den Betroffenen begangen wird, ist, nicht rechtzeitig einen Arzt aufzusuchen. Dann kann das Problem wochen- und monatelang fortbestehen und zu einem kleinen Knirschen der Knochen führen, wenn das Gelenk bewegt wird. Von Therapien bis hin zu Injektionen entscheidet der Arzt über die Leitlinien, die zu befolgen sind, um eine Remission zu erreichen.
Bursitis subacromialis: Sie ist eine der häufigsten Erkrankungen und beeinträchtigt eines der axial beweglichsten Gelenke des menschlichen Körpers, die Schulter. Bei dieser Erkrankung entzündet sich der Schleimbeutel, der sich zwischen dem Schulterdach (seitlicher Knochen, der als natürlicher knöcherner Anschlag des Schulterblatts dient), den Sehnen und der Trochlea befindet, wobei insbesondere die Sehnen der Rotatorenmanschette betroffen sind. Dies führt zu Schmerzen und einem Schweregefühl, das sich übrigens noch verstärken kann, wenn der Arm gedreht, gestreckt oder angehoben wird. Diese Schleimbeutelentzündung tritt am häufigsten bei Menschen auf, die körperlich aktiv sind und die Schulter bewegen müssen, obwohl auch Ursachen im Zusammenhang mit Knorpelverschleiß, Knochenfehlbildungen oder degenerativen Erkrankungen gefunden werden können.
Ischiasschleimbeutelentzündung (Bursitis ischialis): Sie wird auch als Bursitis ischialis oder ischiogluteale Bursitis bezeichnet, da die Empfindlichkeit oder die Reibung der Knochen in der Hüfte und in einigen Fällen sogar in der Rückseite des Oberschenkels zu spüren ist. Sie kann zu Kribbeln und Gefühlsstörungen in den Unterschenkeln führen. Die Erkrankung tritt im Sitzbeinschleimbeutel, über dem Sitzbein (Knochen, der zum hinteren Teil des Beckens gehört) und zwischen dem großen Gesäßmuskel auf. Es ist wahrscheinlich, dass das Auftreten dieser Krankheit auf die Tatsache zurückzuführen ist, dass die Person viel Zeit im Sitzen verbringt, oder auf die Ausübung von Sport oder Arbeit, bei der die Hüftbewegungen überfordert sind und lange Zeit Druck auf das Sitzbein ausgeübt wird.
Trochanter-Bursitis: Dies ist eine weitere häufige Variante der Schleimbeutelentzündung, auch Trochanteritis genannt. Bei dieser Erkrankung verstärken sich die Schmerzen im äußeren, seitlichen und stärker ausgeprägten Bereich der Hüfte und können eher weibliche Patienten betreffen. Das Hauptsymptom ist eine Entzündung der Synovialflüssigkeitssäcke zwischen den Gesäßsehnen und dem Trochanter, insbesondere des oberflächlichen Schleimbeutels, der den Trochanter major bedeckt und die Reibung und Spannung des Gelenks unterstützt. Die Wahrscheinlichkeit, an dieser Krankheit zu erkranken, steigt bei Menschen, die viel sitzen, fettleibig sind, Arthrose oder einen Sporn haben. Auch bei Menschen mit Plattfüßen oder die ihre Hüfte nach einem Sturz verletzt haben.
Je nach Gebiet
Schleimbeutelentzündungen lassen sich danach einteilen, wo sich der betroffene Schleimbeutel im Körper befindet. Da es Hunderte von Schleimbeuteln gibt, werden hier nur die Gelenke erwähnt, in denen diese Krankheit am häufigsten auftritt.
Sehen Sie selbst:
Schleimbeutelentzündung der Hände und Handgelenke: In diesem Bereich gibt es zwei Hauptschleimbeutel, die eine individuelle Funktion haben, den Ulnar- und den Radialschleimbeutel. Diese bedecken alle Sehnen von der Hand bis zum Handgelenk. Der erste Schleimbeutel ist für die Sehnen des kleinen Fingers, des Zeigefingers, des Ringfingers und des Mittelfingers zuständig, während der zweite Schleimbeutel die Bewegungen des Daumens unterstützt. Eine Schleimbeutelentzündung im Handgelenk kann durch einen Schlag, einen Sturz, Gelenkverschleiß, eine Infektion (Hufeisenabszess) oder tertiäre Komplikationen entstehen. Bei dieser Form sind die Schmerzen beim Schreiben, beim Heben eines schweren Gegenstandes oder beim einfachen Beugen des Gelenks stärker. In einigen wenigen schweren Fällen entscheidet sich der Spezialist für die Entfernung des Schleimbeutels. Die Schwellung geht in der Regel zurück, wenn das Gelenk nicht belastet wird.
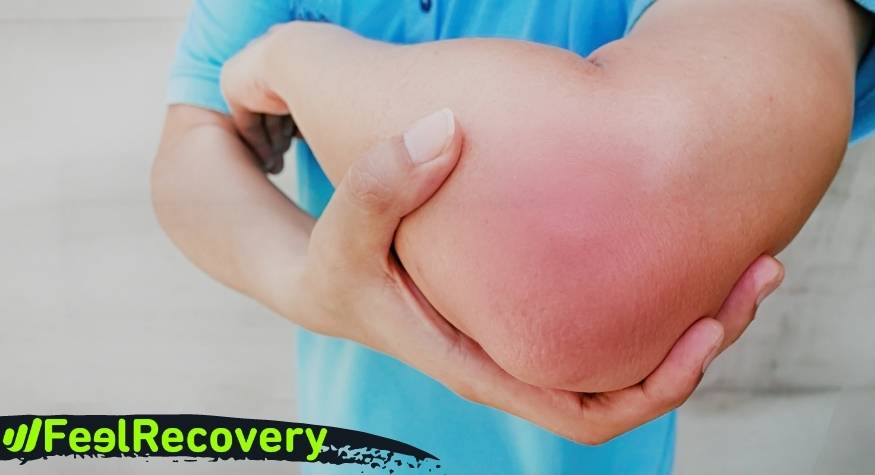
Schleimbeutelentzündung am Ellenbogen: In diesem beweglichen Bereich gibt es wenig Weichteilgewebe, das die Reibung abfedern kann. Da die Schleimbeutel einen Großteil der Arbeit übernehmen, um den Druck der Bewegung zu tragen, entzünden sie sich häufig, vor allem bei männlichen Patienten. Die Erkrankung wird auch als Olekranialbursitis bezeichnet, weil sich der Schleimbeutel auf der Rückseite des Ellenbogens, am Olekranon, befindet. Wenn sich der Schleimbeutel mit Flüssigkeit füllt, kann man Ausbeulungen sehen, und es kann wichtige Auslöser für diese Erkrankung geben. So zum Beispiel Menschen, die ihren Ellenbogen lange Zeit auf den Tisch legen, rheumatische Erkrankungen und Infektionskrankheiten, die seltener auftreten.
Schleimbeutelentzündung der Achillessehne: Aufgrund der komplexen Anatomie des Fußes und der Anzahl der Gelenke ist dies eine der häufigsten Erkrankungen. Diese Erkrankung hängt mit der Achillessehne zusammen und entsteht direkt im hinteren inneren Teil der Füße. Dort befinden sich zwei unterschiedlich große Schleimbeutel, von denen der kleinste der retrocalcaneale Schleimbeutel und der größte der subcutane Fersenschleimbeutel ist. Ihren Namen verdanken sie der Tatsache, dass sie sich zwischen der Achillessehne, dem Fersenbein und der Haut befinden. In der Regel ist der hintere Schleimbeutel betroffen, weil er dem Druck zwischen Haut und Sehne standhält, dem er durch falsches Schuhwerk ausgesetzt ist. Bei einem großen Prozentsatz der Patienten tritt eine einfache Besserung durch therapeutische Behandlung und Ruhe ein.
Schleimbeutelentzündung der Schulter: In diesem Bereich des Körpers verfügen die Synovialpolster über eine minimale Flüssigkeitsmenge, um die Reibung zwischen Knochen und anderen Geweben zu schützen, weshalb diese Art von Schleimbeutelentzündung ebenfalls häufig auftritt. Diese Erkrankung wird durch eine Störung des subdeltoidalen oder subacromialen Schleimbeutels verursacht, der sich unter dem Deltamuskel und dem Schulterdach befindet und für das richtige Gleiten im Gelenk verantwortlich ist. Diese Erkrankung tritt häufiger bei Sportlern oder Arbeitern sowie bei Erkrankungen mit degenerativen Prozessen wie Tendinitis auf. Ein weiterer Faktor, der bei der Diagnose berücksichtigt werden muss, ist das Impingement der Schulter.
Schleimbeutelentzündung des Sprunggelenks: In diesem Teil des Körpers befinden sich drei Knochen, die in das Sprungbein (Talus) eingreifen, und zwischen dem Talus, dem unteren Fersenbein (Calcaneus) und der Achillessehne kann sich ein Schleimbeutel befinden. Dieser Schleimbeutel, der Retrocalcaneus genannt wird, ist für die Erleichterung des Sprunggelenks verantwortlich. Wenn sich sein Volumen vergrößert, kommt es zu einem Schleimbeutel-Trauma des Sprunggelenks, auch Albert-Krankheit genannt. Dies kann durch Übergewicht, Verstauchungen, sich wiederholende Bewegungen, schlechte Knochenbildung und erbliche Faktoren verursacht werden. In sehr seltenen Fällen führt auch das Haglund-Syndrom (Vergrößerung der knöchernen Teile des Fußes) zu dieser Pathologie.
Schleimbeutelentzündung der Hüfte: Bei Überlastung der Hüfte ist der Schleimbeutel, der den Trochanterknochen bedeckt, betroffen, weshalb die Trochanteritis am häufigsten genannt wird. Aber auch der Schleimbeutel am Sitzbein (in der Nähe des Sitzbeins) gehört zu den entzündlichen Pathologien in diesem Körperbereich. Patienten mit diesen Erkrankungen beschreiben einen stechenden, intensiven Schmerz, der das Schlafen erschwert, und sind meist weiblich und mittleren Alters. Auch Personen, die eine Hüftoperation hinter sich haben, sind potenziell gefährdet. Von allen Modalitäten ist der Hüftschmerz eine der dauerhaftesten, die bei nicht rechtzeitiger Behandlung chronisch werden kann.
Knieschleimbeutelentzündung: Im Knie gibt es bis zu elf Schleimbeutel. Ist einer von ihnen gestört, ist die Beweglichkeit in diesem Bereich eingeschränkt, was zu starken Schmerzen und in manchen Fällen zu Schwellungen führt. Am häufigsten ist die Schleimbeutelentzündung der Kniescheibe (Bursitis patellaris), die den oberflächlichen und den tiefen Schleimbeutel betrifft und häufig bei Menschen auftritt, die viel Zeit auf ihren Knien verbringen. Auch eine Entzündung des Schleimbeutels an der Innenseite des Knies, des so genannten Pes Anserine, ist häufig anzutreffen. Dieser Schleimbeutel kann medial sein, wenn es sich um den Bursa semimembranosus handelt, oder präpatellar, wenn er sich im vorderen Bereich befindet, und ist anfällig für Blutungen und Blutergüsse. Der Arzt wird wahrscheinlich eine Kältetherapie zusammen mit Ruhe empfehlen, um die Schwellung zu reduzieren.
Beste Produkte gegen Bursitis
Bestseller
[Produkte skus="ST10068, ST10065, ST-MA-SP, ST10020, ST10045, ST-ML-SP, PGPSS02, PGPSS03, PGPCS02, PGPCS04, PGPCS06, PGPGS01, PGPGS02, PGPGS03, PGPGS04, PGPGS05, C-EL-GR-S-01, C-EL-PK-S-01, C-EL-BL-S-01, C-KN-GR-XL-01, C-KN-PK-XL-01, C-KN-BL-XL-01, C-AN-GR-M-01, C-AN-PK-M-01, C-AN-BL-M-01, C-WR-GR-S-01, C-WR-PK-S-01, C-WR-BL-S-01, C-SH-GR-LXL-01, C-SH-PK-LXL-01, C-SH-BL-LXL-01, C-SB-GR-LXL-01, C-SB-PK-LXL-01, C-SB-BL-LXL-01" orderby="title" columns="3"]Was sind die Ursachen und Risikofaktoren für eine Bursitis?
Ein Aspekt, der dazu beiträgt, die Symptomatik der Schleimbeutelentzündung zu verbessern, ist die Ermittlung der Ursache oder des Faktors, der sie ausgelöst hat, so dass ein Wiederauftreten in naher Zukunft vermieden werden kann. Es kann sogar helfen, den Bereich zu bearbeiten oder die beste Behandlung festzulegen.
Denken Sie daran, dass die Wahrscheinlichkeit, an einer Schleimbeutelentzündung zu erkranken, durch diese Umstände erhöht wird. Diese Faktoren werden im Folgenden erörtert:
- Überlastung: Die Belastung der Gelenke bei jedem Heben von Gewichten kann zu einer Quetschung der Gelenkhöhle führen, was eine Entzündung eines Schleimbeutels zur Folge haben kann.
- Wiederholte mechanische Arbeit aufgrund einer bestimmten Tätigkeit oder eines bestimmten Berufs: Es stimmt zwar, dass eine Überlastung das Gelenk belastet, doch ist dies nicht die einzige Ursache für Stress. Ständige und wiederholte Bewegungen können die Synovialflüssigkeit im Schleimbeutel beeinträchtigen, was zu Entzündungen und Schmerzen in diesem Bereich führt.
- Trauma: Schlecht verheilte Knochenbrüche oder Verletzungen des Gelenks können die Gelenkkapsel beeinträchtigen. Hierfür gibt es mehrere Faktoren, aber die häufigsten sind die septischen Aspekte und die Osteophyten, die nach der Heilung des Traumas zurückbleiben können. Dies führt zu einer Fehlfunktion des Gelenks, die eine Entzündung des Schleimbeutels hervorruft.
- Verletzungen: Ein weiterer Punkt neben dem Trauma sind Schläge auf den Schleimbeutel. Dies kann den Ausbruch der Krankheit begünstigen, da das Gelenk in seiner Funktion stark beeinträchtigt wird.
- Plötzliche Bewegungen: Gewaltsame Handlungen, die mit dem Gelenk ausgeführt werden, überfordern es und regen den Schleimbeutel an, nicht mit genügend Platz zu arbeiten, was zu einer Aufblähung des Schleimbeutels führen kann.
- Übergewicht: Menschen mit Übergewicht haben einen zusätzlichen Risikofaktor für die Entwicklung einer Bursitis. Dies ist auf die ständige Überlastung der Gelenke beim Gehen, Stehen oder Bücken zurückzuführen, wodurch der Schleimbeutel, der den Gelenkknorpel enthält, in seinem Raum beeinträchtigt wird, was zu einer Funktionsstörung des Gelenks führt.
- Rheumatoide Arthritis: Diese chronische, degenerative Krankheit hat Folgen, wenn sie die Gelenke verformt. Eine davon ist das Aufblähen der Schleimbeutel.
- Diabetes: Ein Überschuss an Glukose im Blut aufgrund eines Insulinmangels kann zu Müdigkeit und Veränderungen des Bewegungsapparats führen. Dies führt zu einer Steifheit der Muskeln, die eine schlechte Leistung des Gelenks und damit der Schleimbeutel verursacht.
- Gicht, Osteoporose und Fibromyalgie sind einige der Krankheiten, die entzündliche Veränderungen in den Schleimbeuteln verursachen. Diese Krankheiten führen zu Steifheit und Schwäche in den Gelenkbereichen.
- Alter: Bei diesem Risikofaktor muss nach der Art der Bursitis unterschieden werden. Männer im Alter von etwa 50 Jahren sind eher von einer Entzündung der oberflächlichen Schleimbeutel betroffen, während Frauen im Alter von 55 Jahren eher an einer tiefen Bursitis leiden.
Hauptsymptome, die uns auf eine Bursitis hinweisen
Die Symptomatik kann je nach betroffener Region variieren. So treten beispielsweise im Knie eher Schwellungen oder Blutergüsse auf, während in der Hüfte starke Schmerzen zu den wichtigsten Anzeichen gehören. Es gibt jedoch gemeinsame Muster, die offensichtliche Anzeichen für eine Bursitis sind.
Wenn Sie eines dieser Anzeichen der Krankheit bemerken, sollten Sie dringend einen Arzt aufsuchen:
- Schwere- oder Steifigkeitsgefühl in den Gelenken: Dies kann mit Schmerzen in den Gelenken einhergehen, die charakteristische Anzeichen für das Vorliegen einer Schleimbeutelentzündung sind. Dafür gibt es verschiedene Ursachen, die häufigste ist die Ansammlung von Gelenkflüssigkeit und die Verspannung von Sehnen und Muskeln in dem betroffenen Bereich.
- Unfähigkeit, alltägliche Bewegungen oder Übungen auszuführen: Die Krankheit kann sich bemerkbar machen, wenn es dem Patienten schwer fällt, alltägliche Aufgaben auszuführen. Die Steifheit wird in der Regel durch die unwillkürliche Anspannung verursacht, die der Betroffene ausübt, um die Schmerzen zu lindern.
- Schwellungen: Die große Menge an Gelenkflüssigkeit in der Gelenkkapsel kann dazu führen, dass der Hohlraum anschwillt und sich das Volumen des Gelenks deutlich verändert.
- Abnormale Klumpen: Bei dieser Art von Beschwerden können Knötchen oder oberflächliche Klumpen festgestellt werden. In diesen Fällen sollte so schnell wie möglich ein Arzt aufgesucht werden, um andere Krankheiten auszuschließen und die Bursitis zu behandeln.
- Rötung des Gelenkbereichs: Die mangelnde Durchblutung der Dehnungsgefäße führt dazu, dass diese nicht richtig funktionieren und das Blut nicht richtig zirkuliert, was eine ungewöhnliche Rötung der Muskeln und Sehnen verursacht.
- Empfindlichkeit derHaut in der betroffenen Region: Die Haut ist von der Schleimbeutelentzündung betroffen, so dass die Nerven in der betroffenen Region schmerzempfindlicher werden und jede Reibung zu Schmerzen führt.
- Fieber: Dieses Symptom kann bei einigen Patienten von plötzlichem Zittern und Nachtschweiß begleitet sein.
Welche Behandlungsmöglichkeiten gibt es, um die Symptome der Bursitis zu lindern?
Unabhängig von der Ursache ist es notwendig, einen Arzt aufzusuchen, um die Krankheit zu diagnostizieren. Der Arzt wird wahrscheinlich Fragen stellen und eine körperliche und radiologische Untersuchung durchführen, um das Vorliegen einer Schleimbeutelentzündung festzustellen. Wenn die Ursache nicht schwerwiegend oder infektiös ist, wird zunächst eine konservative Behandlung durchgeführt, so dass die Entzündung des Schleimbeutels in der Regel innerhalb weniger Tage abklingt.
Zeigen die Ergebnisse eine schwerwiegendere Infektion, kann eine der folgenden Methoden angewandt werden:
Alternative und komplementäre Therapien
Die folgenden Therapien können bei Patienten mit Bursitis angewandt werden:
- Wärme- und Kältetherapie: In diesen Fällen wird eine Behandlung angewandt, die unter anderem Wärme zur Verringerung der Muskelsteifheit und Kälte zur Entlüftung des betroffenen Bereichs umfasst. Auf diese Weise können 3 bis 4 Anwendungen pro Tag durchgeführt werden, bis die Symptome allmählich abklingen. Es ist jedoch zu beachten, dass diese Technik nicht länger als 20 Minuten pro Sitzung angewendet werden sollte. Zur Übertragung der gewünschten Temperatur werden verschiedene Elemente verwendet, von Beuteln mit heißem oder kaltem Wasser über lokale Bäder (je nach Gelenk) bis hin zu Kompressen mit speziellen Gelen. Salben oder Einreibungen sollten bei dieser Behandlung nicht verwendet werden, da diese Cremes die Haut stark angreifen und Verbrennungen verursachen können.
- Kompressionstherapie: Durch das Anlegen von verschiedenen elastischen Bandagen, Kompressionskleidungsstücken oder für bestimmte Regionen konzipierten Stützkorsetten wird die Blutzirkulation verbessert und das Gelenk ruhig gestellt sowie die Venenwände kontrolliert komprimiert. Sie wird häufig bei Kniebeschwerden eingesetzt, um chronische Entzündungen, Schweregefühle und Schwellungen zu lindern. Vor der Anwendung dieser Produkte muss ein Arzt konsultiert werden, da sie durch die Kompression der Synovialsäcke zu Verletzungen führen können.
- Massagetherapie: Einige Physiotherapeuten empfehlen häufig eine angeleitete Selbstmassage, z. B. bei Bursitis trochanterica. Dabei handelt es sich um Massagen mit Dehnungen und sanften Bewegungen, wobei eine direkte Massage des knochennahen Bereichs vermieden werden sollte. Darüber hinaus kann ein Fachmann verschiedene Techniken anwenden, um Steifheit und Aufblähung zu verringern. Das Ziel ist, dass der Patient eine allgemeine Erleichterung verspürt.
- Akupressur: Bei dieser chinesischen Technik wird Druck auf verschiedene Körperteile ausgeübt, um Muskelverspannungen abzubauen, die Durchblutung zu verbessern und das Wohlbefinden des Patienten zu steigern. Bei dieser Behandlung wird nur mit den Handflächen und Fingern der Hand Druck auf strategische Bereiche ausgeübt.
- Thermotherapie: Der Einsatz von Wärme bewirkt eine Erweiterung der Blutgefäße. Dadurch wird die Steifheit der Gelenke erheblich verbessert, da sich die Kapsel, die den Schleimbeutel enthält, stärker öffnet. Auf diese Weise ist es möglich, die Entzündung innerhalb weniger Tage zu reduzieren. Wie bei der Wärme- und Kältetherapie sollten die Sitzungen 15 bis 20 Minuten nicht überschreiten, und es können verschiedene Elemente zur Wärmeabgabe verwendet werden. So zum Beispiel spezielle Gele, Heizdecken und Wärmflaschen.
- Natürliche Heilmittel auf pflanzlicher Basis: Es gibt Hunderte von natürlichen pflanzlichen Alternativen zur Linderung von Schmerzen und Schwellungen. Chili oder Paprika ist Bestandteil von Salben, die aufgrund ihres Capsaicins (ein natürliches Analgetikum) schmerzlindernd wirken. Grüner Tee ist ebenfalls Bestandteil dieser Therapien, da er ein gutes entzündungshemmendes und antioxidatives Mittel ist. Leinsamenöl enthält Wirkstoffe, die sich positiv auf die Gelenkschmierung auswirken, ebenso wie Kurkuma, Ingwer und Apfelessig. Diese natürlichen Pflanzen sollten als nützliche Ergänzung, nicht aber als Ersatz für eine medizinische Behandlung angesehen werden.
- Gesunde Lebensgewohnheiten: Jeder Arzt wird als Erstes empfehlen, die Gewohnheiten zu ändern, die zu der Überlastung des Betroffenen geführt haben. Zum Beispiel die Regulierung sportlicher Aktivitäten oder mechanischer Arbeiten. Hierfür ist eine Beschäftigungstherapie eine gute gemeinsame Maßnahme. Er oder sie wird auch empfehlen, mit Hilfe eines Ernährungsberaters eine Diät zu machen, wenn Sie übergewichtig sind. Hier können bestimmte natürliche Nahrungsergänzungsmittel zur Stärkung der Muskeln usw. ins Spiel kommen. Natürlich sollten diese vor der Einnahme von Fachärzten überprüft werden.
Nahrungsergänzungsmittel
Wenn Patienten dem Körper Stoffe zuführen müssen, die im Körper nicht vorhanden sind, ist es notwendig, auf Zusatzstoffe zurückzugreifen. Zu den gängigsten gehören:
- Glucosamin: auch bekannt als Glucosaminsulfat. Es wirkt gegen Schmerzen, die durch Arthrose oder andere Weichteilerkrankungen verursacht werden, wird aber nicht für Menschen mit Asthma empfohlen. Es kann auch den Blutzuckerspiegel beeinflussen.
- Fischöl: Ein Mittel, das von einigen Naturheilkundlern zur Verbesserung von Entzündungserscheinungen empfohlen wird, ist Fischöl. Da es spezielle Fettsäuren wie Omega 6 und Omega 3 enthält, ist es ein entzündungshemmendes Mittel. Alle Nahrungsergänzungsmittel, von Enzymen bis zu natürlichen Ölen wie Soja- oder Fischöl, sollten vor der Einnahme mit dem Hausarzt besprochen werden.
- Andere Ergänzungsmittel: Magnesium, Selen, Hyaluronsäure und Chondroitinsulfat sind einige Bestandteile, die auch in Pulvern, Sirupen, Tabletten und flüssigen Nahrungsmitteln enthalten sind.
Physiotherapeutische Behandlungen
DieKrankengymnastik kann direkt, unter Wasser oder gemischt angewendet werden. Dies wird vom Therapeuten je nach Bereich und Verschlimmerung des Patienten entschieden, wobei die Unterwasseranwendung eine weit verbreitete Strategie zur Schmerzbeseitigung ist. In anderen Fällen wird sie als Mittel zur Aktivierung einer Kortisonsalbe eingesetzt.
Die Physiotherapie umfasst:
- Kontrollierte Bewegungsabläufe: Der Besuch beim Physiotherapeuten zielt immer darauf ab, die Beweglichkeit zu verbessern, die Gelenkstruktur zu stärken und die Elastizität von Muskeln und Sehnen zu verbessern. Je nach Alter, Zustand und anderen Faktoren des Patienten wird ein Übungsprogramm erstellt. Dabei handelt es sich um eine Kombination aus Dehnübungen und sanften Wiederholungen (mit oder ohne Hilfe von Bällen, Hanteln und anderen Elementen).
- Muskelmassage: In seltenen Fällen wenden Physiotherapeuten leichte Muskelmassagen an. Diese sollen Schmerzen aufgrund von Verspannungen lindern. In fast allen Fällen wird dies jedoch nicht als erste Wahl angesehen. Eine weitere Stimulation würde die Situation eines ohnehin empfindlichen Schleimbeutels durch Überlastung nur verschlimmern.
- Ultraschall: Diese Geräte nutzen Vibrationsenergie von 3 MHz bis 20 GHz, wobei letztere die größte Eindringtiefe in das innere Gewebe erreicht. Gepulster Ultraschall wird bei akuten Entzündungen eingesetzt. Im Gegensatz zur Wärmeanwendung bewirkt er eine besondere Verbesserung von Entzündung und Schmerz.
- Hydrotherapie: Diese Technik wird eingesetzt, um die Beweglichkeit schrittweise zu verbessern. Mit Hilfe von Wasser lassen sich die Gelenke leichter und schmerzfreier bewegen, da die Erdanziehung umgangen wird. Es ist erwiesen, dass diese therapeutische Behandlung häufig die Atmung und das Herz-Kreislauf-System verbessert.
- Laser: Mittels Biostimulation in der Tiefe können die Symptome gelindert werden. Obwohl es sich um eine relativ neue Methode handelt, wurden bereits gute Ergebnisse erzielt, und es können Schwellungen und Schmerzempfindungen reduziert und sogar Knochenkomplikationen vermieden werden.
- Kryomassage: Im Gegensatz zur einfachen Therapie mit kalten Kompressen kommt bei der Kryomassage die Eismassage als stärkendes Mittel hinzu. Durch den Einsatz von Eis oder einem anderen kalten Element wird die Temperatur erhöht, um Schwellungen zu reduzieren. Die Anwendung erfolgt langsam, sanft und gleichmäßig, damit sich das Gewebe und die Blutgefäße verbessern.
- TENS: Diese Methode ist zusammen mit der gepulsten US-Therapie eine der am häufigsten angewandten Elektrotherapien bei Bursitis. Bei dieser Methode wird eine transkutane Nervenstimulation eingesetzt, deren Dauer und Intensität von einem Physiotherapeuten reguliert werden muss.
Medikamente
Vor Beginn dieser Behandlung ist zu bedenken, dass eine Selbstmedikation zu zukünftigen Problemen und Komplikationen für den Patienten führen kann. Es ist daher nie ratsam, Medikamente einzunehmen, ohne vorher einen Arzt aufzusuchen.
Die pharmakologische Therapie zur Behandlung von Bursitis basiert auf:
- Antibiotika: Je nach dem Mikroorganismus, der die Anomalie in den Schleimbeuteln verursacht hat, wird der Arzt das eine oder andere Antibiotikum verschreiben. Sie müssen entsprechend den in der Verschreibung angegebenen Indikationen eingenommen werden. Die am häufigsten verschriebenen Antibiotika sind Clarythromycin, Erythromycin und Flucloxacillin. Mit ihrer Hilfe werden die verursachenden Bakterien beseitigt und an ihrer Vermehrung gehindert.
- Entzündungshemmende Medikamente: Zu diesen Medikamenten, die Ärzte empfehlen können, gehören Ibuprofen, Ketoprofen, Aspirin und Naproxen. Einige sind zwar rezeptfrei in Apotheken erhältlich, von einer Selbstmedikation wird jedoch abgeraten. Nichtsteroidale Antirheumatika sollen die Entzündung und die daraus resultierenden Schmerzen lindern. Aus diesem Grund werden sie nach Abklingen der Krankheit fast nie weiter eingenommen.
- Kortikosteroide: Sie sind das letzte Mittel, wenn alle anderen Methoden keine Besserung bringen. Sie werden direkt in die Weichteile gespritzt und nicht in Pillenform, da es sich um synthetische Nachbildungen von Kortisol handelt. Dies ist ein Hormon, das der Körper auf natürliche Weise produziert, um entzündetes Gewebe schrumpfen zu lassen.
Chirurgie und Flüssigkeitsentzug
Diese Art der Behandlung wird in Fällen angewandt, in denen die Krankheit bereits weit fortgeschritten ist:
- Flüssigkeitsabsaugung: Der Facharzt kann diese Therapie bei Verdacht auf eine Infektion anwenden. Dabei wird eine Nadel eingeführt und die überschüssige Flüssigkeit mit einer Spritze abgesaugt, wodurch der Druck in dem Bereich verringert und die Entzündung reduziert wird. Das Verfahren erfolgt unter örtlicher Betäubung und wird am häufigsten am Knie, am Ellbogen und an der Schulter angewandt. Eine kurzzeitige tiefe Absaugung kann jedoch Schmerzen oder Schwellungen verursachen, weshalb sie als invasivere Behandlung als Therapien gilt.
- Bursektomie: ist ein chirurgischer Eingriff, bei dem die Schleimbeutel entfernt werden. Ein solcher Eingriff ist nur in schweren oder risikoreichen Situationen möglich, wenn der Zustand des Patienten dies rechtfertigt. Vor dem Eingriff werden in der Regel alle anderen konservativen Behandlungen durchgeführt. Der Eingriff dauert je nach Lage der Schleimbeutel etwa 20 bis 30 Minuten. Je nach Fall wird eine Vollnarkose, eine Spinalanästhesie oder eine Lokalanästhesie durchgeführt.
Welches sind die wirksamsten Methoden zur Vorbeugung von Bursitis?
Auch wenn es Situationen gibt, auf die der Patient keinen Einfluss hat, können Gewohnheiten die Gesundheit der Gelenke beeinflussen. Dies gilt vor allem dann, wenn Sie einen akuten Fall hatten und verhindern können, dass er sich zu einem chronischen Fall entwickelt.
Wenn Sie einer Schleimbeutelentzündung vorbeugen wollen, sollten Sie die folgende Liste der wirksamsten Präventionsmethoden beachten:
- Wärmen Sie sich vor sich wiederholenden Tätigkeiten auf: Dies hilft den Muskeln und Sehnen im Gelenkbereich, sich langsam zu dehnen, so dass sie plötzlichen Bewegungen und Belastungen besser standhalten können.
- Führen Sie ein schrittweises, Ihrer körperlichen Verfassung entsprechendes Trainingsprogramm durch: Denken Sie daran, dass eine sitzende Lebensweise eine der häufigsten Ursachen für Schleimbeutelentzündungen ist, und treiben Sie Sport, damit Ihre Gelenke richtig arbeiten können. Dadurch werden die Muskeln um den Gelenkbereich herum gestärkt.
- Achten Sie auf eine ausgewogene Ernährung: Eine gesunde Ernährung und der Verzicht auf harnsäurereiche Lebensmittel tragen dazu bei, Mikrokristalle in den Gelenkbereichen zu vermeiden, die zu Überbein führen.
- Tragen Sie beim Ausüben verschiedener Sportarten einen Schutz: Vor allem bei Sportarten, bei denen die Gelenke überbeansprucht werden und schweren Schlägen oder übermäßigen Belastungen ausgesetzt sein können, um das Risiko eines Traumas zu vermeiden.
- Verwenden Sie gepolsterte Pads für Gelenke, die mit harten Oberflächen in Berührung kommen: Wenn Sie über längere Zeit in Bereichen mit hartem Boden gehen müssen, ist es ratsam, Zubehör in Ihren Schuhen zu verwenden, um Ihre Schritte abzudämpfen.
- Achten Sie auf eine gute Körperhaltung: Zu den gesunden Lebensgewohnheiten gehören nicht nur Bewegung und gesunde Ernährung, sondern auch die Umschulung des Patienten auf günstige Bewegungen. Dazu gehört unter anderem das Erlernen des Sitzens, des Treppensteigens und des Hebens schwerer Gegenstände vom Boden.
- Führen Sie Ruhepausen zwischen sich wiederholenden Aufgaben ein: Es ist wichtig, das Gelenk zu schonen, wenn man arbeitet oder Sport treibt. Dies trägt dazu bei, den Knorpel zu schonen und die Gelenkflüssigkeit auf einem optimalen Niveau zu halten.
- Unterbrechen Sie die Bewegungen, wenn Sie festgestellt haben, dass die Tätigkeiten Schmerzen verursachen: Wenn die von Ihnen ausgeführten Tätigkeiten aus irgendeinem Grund die Funktion des Gelenks erschweren und Schmerzen in Form eines Einklemmens verursachen, ist es ratsam, mit der Routine aufzuhören und den Arzt aufzusuchen.
- Mit dem Rauchen aufhören: Rauchen ist ein sehr häufiger Risikofaktor für Schleimbeutelentzündungen. Aus diesem Grund ist es ratsam, mit dem Rauchen und dem Alkoholkonsum aufzuhören.
F.A.Q: Häufig gestellte Fragen
Hier finden Sie die am häufigsten gestellten Fragen zur Bursitis:
Referenzen
- McAfee, J. H., & Smith, D. L. (1988). Olekranon und präpatellare Bursitis. Diagnose und Behandlung. Western Journal of Medicine, 149(5), 607. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1026560/
- Reilly, D., & Kamineni, S. (2016). Olecranon bursitis. Journal of shoulder and elbow surgery, 25(1), 158-167. https://www.sciencedirect.com/science/article/abs/pii/S1058274615004693
- Khodaee, M. (2017). Common superficial bursitis. American Family Doctor, 95(4), 224-231. https://www.aafp.org/pubs/afp/issues/2017/0215/p224.html
- Rasmussen, K. J. E., & Fanø, N. (1985). Trochanter-Bursitis: Behandlung durch Kortikosteroid-Injektion. Scandinavian journal of rheumatology, 14(4), 417-420. https://www.tandfonline.com/doi/abs/10.3109/03009748509102047
- Sayegh, E. T., & Strauch, R. J. (2014). Behandlung der Olekranonbursitis: eine systematische Übersicht. Archives of Orthopaedic and Trauma Surgery, 134, 1517-1536. https://link.springer.com/article/10.1007/s00402-014-2088-3
- Lustenberger, D. P., Ng, V. Y., Best, T. M., & Ellis, T. J. (2011). Wirksamkeit der Behandlung von Bursitis trochanterica: eine systematische Übersicht. Clinical journal of sport medicine: official journal of the Canadian Academy of Sport Medicine, 21(5), 447. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3689218/
- Baumbach, S. F., Lobo, C. M., Badyine, I., Mutschler, W., & Kanz, K. G. (2014). Präpatellare und olekranonale Bursitis: Literaturübersicht und Entwicklung eines Behandlungsalgorithmus. Archives of Orthopaedic and Trauma Surgery, 134, 359-370. https://link.springer.com/article/10.1007/s00402-013-1882-7
- Aaron, D. L., Patel, A., Kayiaros, S., & Calfee, R. (2011). Vier häufige Arten von Bursitis: Diagnose und Behandlung. JAAOS-Journal of the American Academy of Orthopaedic Surgeons, 19(6), 359-367. https://journals.lww.com/jaaos/Abstract/2011/06000/Four_Common_Types_of_Bursitis__Diagnosis_and.6.aspx
- Shbeeb, M. I., & Matteson, E. L. (1996, Juni). Trochanter-Bursitis (Schmerzsyndrom des Trochanter major). In Mayo Clinic Proceedings (Bd. 71, Nr. 6, S. 565-569). Elsevier. https://www.sciencedirect.com/science/article/abs/pii/S002561961164113X
- Alvarez-Nemegyei, J., & Canoso, J. J. (2004). Evidenzbasierte Weichteilrheumatologie IV: Anserine Bursitis. JCR: Journal of Clinical Rheumatology, 10(4), 205-206. https://journals.lww.com/jclinrheum/Abstract/2004/08000/Evidence_Based_Soft_Tissue_Rheumatology_IV_.7.aspx